Pacemaker och EKG-diagnostik
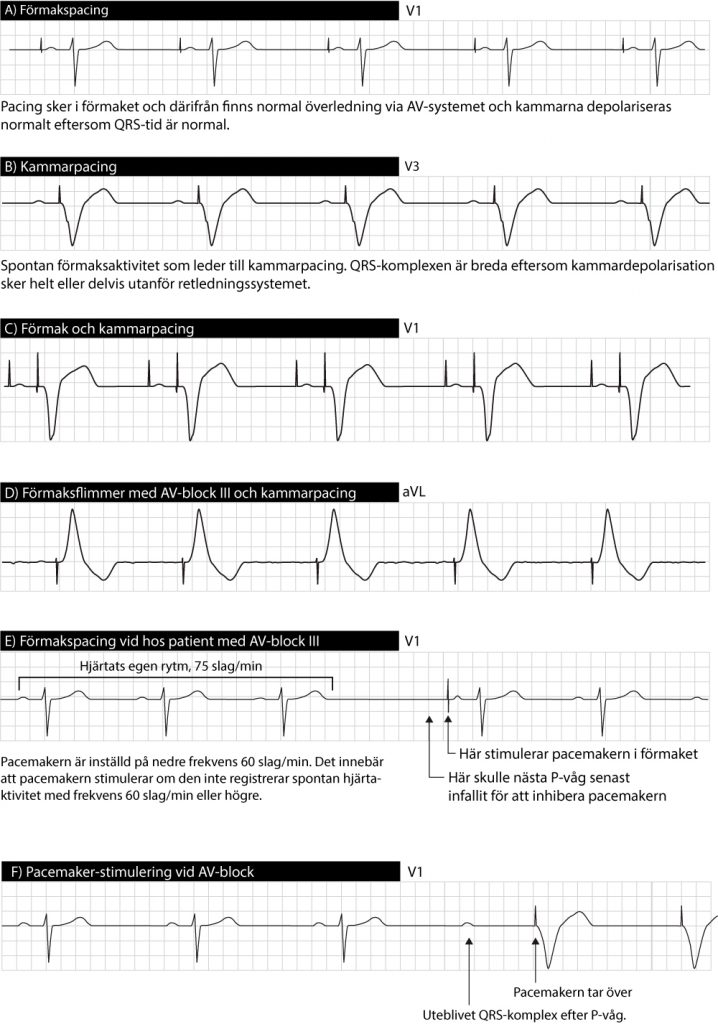
En pacemakers aktivitet kan vara allt ifrån osynlig till uppenbar på yt-EKG (EKG registrerat på kroppsytan). Huruvida pacemakern yttrar sig på yt-EKG beror bland annat på placering av elektroder, pacemakerns inställningar och den spontana hjärtaktiviteten.
Kardinalfyndet på yt-EKG är stimuleringsartefakten, vilken även kallas pacemakerspik. Vid stimulering i förmak ses spiken precis innan P-vågen och vid stimulering i kammaren ses spiken precis innan kammarkomplexet. Om både förmak och kammare stimuleras skall två spikar ses. Stimuleringsartefakten är stor vid unipolär pacing. Bipolär pacing ger diskret stimuleringsartefakt som ibland endast är synlig i enstaka avledningar (diskuterat tidigare). Figuren nedan visar stimuleringsartefakt vid kammarpacing.

Pacemakern bör stimulera om den spontana hjärtfrekvensen är lägre än pacemakerns basfrekvens (denna är i princip alltid >50 slag/min). Det omvända gäller också, pacemakern bör inte stimulera om den spontana hjärtfrekvensen är högre än pacemakerns basfrekvens.
Av figuren ovan framgår också att kammarkomplexet är breddökat (QRS-tid 0.12 s eller mer) och ST-T-sträckans riktning är motsatt kammarkomplexets. Kammarkomplexet blir brett eftersom pacemakern stimulerar i kammarmyokardiet och sprids helt eller delvis utanför retledningssystemet, vilket går långsamt. Erinra att normal kammardepolarisation kräver att impulsen börjar i His bunt.
P-våg vid pacing
P-vågens utseende beror på placering av förmakselektroden. Ofta placeras förmakselektroden intill höger förmaksöra eller i förmakstaket och då liknar P-vågen den normala sinus-P-vågen (dvs positiv P-våg i avledning II). Om elektroden placeras distalt i förmaket kan aktiveringen få omvänd riktning och P-vågen därmed bli retrograd (negativ) i avledning II.
Kammarkomplex vid pacing
Kammarkomplexet utseende beror också på elektrodplacering. Oftast placeras elektroden apikalt i höger kammare. Följaktligen startar aktiveringen i höger kammare och därifrån sprids impulsen till vänster kammare. Detta påminner om situationen vid ett vänstergrenblock och mycket riktigt så får kammarkomplexet ett utseende som är mycket likt vänstergrenblock (QS-komplex i V1-V2 samt i avledning II, III och aVF). Att kammarkomplexet blir bredare än normalt (QRS-tid 0.12 s eller mer) har förklarats ovan.
Pacing på andra platser än höger kammares apex kan ge något annorlunda QRS-utseende. Om stimuleringen sker i septum (särskilt proximala partier) så kan impulsen beträda retledningssystemet och få en snabb spridning därefter. Då blir QRS-tiden kortare än vid stimulering på andra platser.
Eftersom kammardepolarisationen är onormal så blir även repolarisationen onormal. Detta yttrar sig genom diskordanta ST-T-förändringar (dvs kammarkomplexet och ST-T-sträckan har motsatta riktningar).
Här följer 6 EKG-remsor som illustrerar dessa aspekter.
EKG vid biventrikulär pacing
Vid biventrikulär pacing stimuleras både höger och vänster kammare. Vid samtidig förmakspacing kan således tre spikar ses på EKG. Stimulering av höger och vänster förmak behöver inte ske exakt samtidigt. Syftet med biventrikulär pacemaker är att synkornisera hjärtrummens kontraktion (därav synonymet Cardiac Resynchronization Therapy). Detta förbättrar hemodynamiken. QRS-tid blir som regel kortare än vid pacing i endast höger kammare
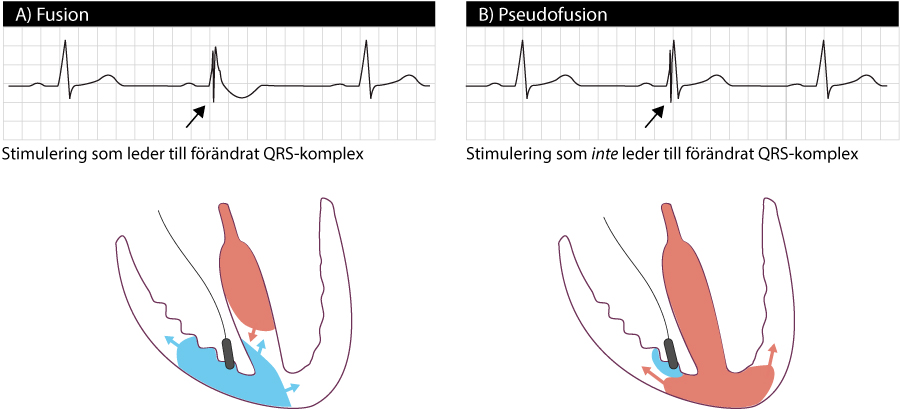
Fusion och pseudofusion
Vid fusion depolariseras kammaren både av stimuleringen från pacemakern och hjärtats egna impulsvåg som kommer via AV-systemet. Det kan inträffa om pacemakern inte lyckas registrera en spontan kammardepolarisation startat. Det kan också förklaras av att pacemakern upptäcker kammardepolarisationen med viss fördröjning (efter den egentliga starten) och då kan pacemakerns tålamod vara passerat. Vid fusion aktiveras således kammaren både via pacemakerns stimulering samt depolarisationsvågor från AV-systemet. Detta gör att QRS-komplexet ser ut som en fusion av ett normalt komplex och ett pacingkomplex (se figur nedan).
Pseudofusion uppstår i samma situation som ovan men depolarisationsvågen från pacemakerelektroden lyckas inte spridas i myokardiet eftersom det är refraktärt (depolariserat av den egna depolarisationsvågen). Då ses en pacemakerspik men QRS-komplexet påverkas inte (se figur nedan).
Akut hjärtinfarkt hos patient med pacemaker
Kammarpacing leder till sekundära ST-T-förändringar som försvårar ischemitolkning. De sekundära ST-T-förändringarna som uppstår vid kammarpacing kan dölja ischemiska EKG-förändringar. Det finns tre metoder för att konfrontera detta problemet:
- Stäng av pacemakern temporärt (om patienten har spontan hjärtfrekvens). Då kan man undersöka ST-T-sträckornas utseende vid normal de- och repolarisation. Man skall dock veta att det kan vara riskabelt att stänga av pacemakern och dessutom finns fenomenet cardiac memory (T wave memory) som innebär att hjärtat har en tendens att uppvisa samma ST-T-utseende under en period efter att pacemakern stängts av. Detta brukar yttra sig genom kvarstående T-vågsinvertering när pacemakern stängs av.
- Jämför med tidigare EKG för att undersöka om ST-T-sträckan förändrats, det talar för ischemi
- Tillämpa Sgarbossas kriterier, som egentligen är framtagna för ischemitolkning vid vänstergrenblock. Sgarbossas kriteier kan du läsa om här.
EKG vid pacemaker-dysfunktion
EKG kan avslöja följande typer av pacemaker-dysfunktion:
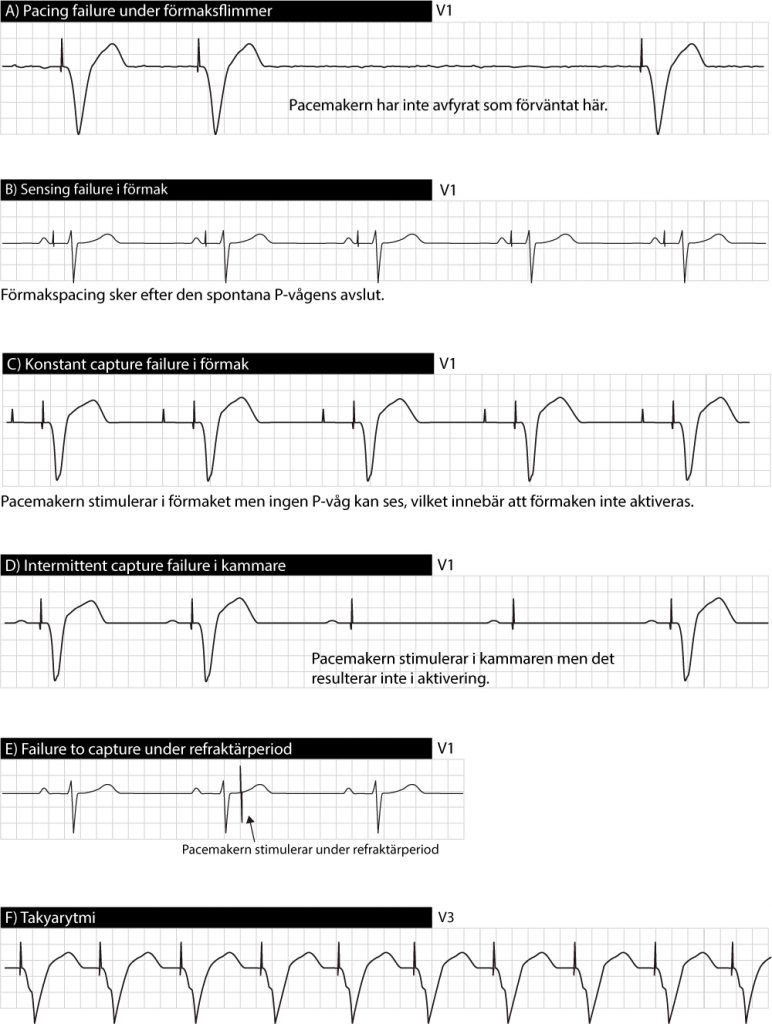
- Misslyckad erövring (failure to capture) – Detta innebär att pacemakern stimulerar men det resulterar inte i aktivering av myokardium.
- Misslyckad impulsgivning (failure to output) – Detta innebär att pacemakern inte stimulerar när det är förväntat.
- Övertolkning vid sensing (oversensing) – Sensingfunktionens uppgift är att upptäcka hjärtats egna signaler (P-vågor eller R-vågor) och reagera enligt inställningen. Pacemakern kan dock missuppfatta andra elektriska signaler, som inte är P eller R-vågor, och således tolka det som fungerande egen aktivitet. Detta leder till underpacing.
- Otillräcklig sensing (undersensing) – Om sensingfunktionen inte upptäcker P-vågor och R-vågor kan det leda till pacing i onödan.
- Misslyckad frekvensanpassning – pacemakern skall anpassa frekvensen efter hemodynamiskt behov.
De flesta orsaker till ovanstående problem är behäftade med pacemaker-dosan, elektroderna eller förankringen i myokardiet. Externa orsaker är elektrolytrubbningar, metabola rubbningar, hypoxemi, vissa antiarytmika, elektriska störningar utifrån etc.
Följande EKG-remsor illustrerar failure to capture, failure to output, oversensing, undersensing och misslyckad frekvensanpassning.
Misslyckad erövring (failure to capture)
Definition: pacemakerns stimulering resulterar inte i aktivering av myokardiet.
Man bör skilja på två typer av failure to capture:
- Äkta failure to capture innebär att det var förväntat att stimuleringen skulle resultera i aktivering. Detta kan bero på otillräcklig stimuleringsstyrka, elektrodlossning, elektrodfraktur etc.
- Funktionell failure to capture inträffar under myokardiets refraktärperiod. En pacemakerimpuls under refraktärperioden kan inte resultera i aktivering eftersom myokardiet är refraktärt. I denna situation måste man fundera på varför pacemakern stimulerar under refraktärperioden.
Den vanligaste orsaken till failure to capture är att impulsstyrkan är otillräcklig för att starta den depolarisationsvåg. Moderna pacemakers har inbyggda funktioner för att kalibrera impulsstyrkan efter myokardiets retbarhet. Detta görs genom att pacemakern provar att stimulera med successivt avtagande styrka tills impulsen inte längre resulterar i aktivering. Pacemakern ställs då in på den lägsta styrka som aktiverade myokardiet. Således kan pacemakern automatiskt söka efter tröskelvärdet som resulterar i aktivering och därmed reducera risken för failure to capture. Denna typ av sökning görs (beroende på fabrikat) flera gånger per dag och får inte förväxlas med äkta failure to capture. I algoritmerna ingår en backup som leverar en stimulering när den bekräftat failure to capture.
Oversensing
Oversensing innebär att pacemakern registrerar kardiell eller icke kardiell elektrisk aktivitet och uppfattar detta som förmaks- eller kammaraktivitet. De signaler som orsakar oversensing behöver inte vara synliga på yt-EKG.
Oversensing kan även innebära att kammarelektroden registrerar förmakssignaler och tolkar det som signaler från kammaren (och vice versa). Registrering av elektrisk aktivitet i andra hjärtrummet kallas cross talk.
Oversensing kan också inträffa när kammarelektoden tolkar T-vågen som en R-våg.
- Vid DDD inställing leder oversensing i förmak till snabb kammarpacing.
- Vid DDI inställning leder oversensing i förmak till långsam kammarrytm.
- Oversensing i kammare leder till förlängda R-R-intervaller.
Undersensing
Vid undersensing lyckas inte pacemakern registrera den egna hjärtaktiviteten. Detta kan bero på att elektroden lossnat, är skadad eller har dålig kontant med myokardiet. Det kan också bero på att hjärtats egna signaler har låg amplitud.
Undersensing kan leda till “overpacing”, eftersom pacmakern inte känner av aktivitet så triggas den till att stimulera. Vid tecken till overpacing bör man fundera på om undersensing är orsaken.
Takyarytmier
Om kammarstimulering triggas av förmaksaktivitet kan takyarytmi uppstå i följande situationer:
- En supraventrikulär takyarytmi (t ex förmaksflimmer) kan överföras till kammarna.
- Om impulsen från kammarstimuleringen lyckas ta sig upp, via His bunt, till förmaken och trigga en ny kammarstimulering kan en så kallad endless loop tachycardia uppstå. Detta kallas även pacemaker medierad takyarytmi/takykardi. Denna takyarytmi avbryts genom anbringande av magnet på pacemakerdosan. Moderna pacemakers inkluderar ofta algoritmer som upptäcker och avbryter denna takyarytmin.
- Vid oversensing i förmaket kan kammarstimuleringens frekvens öka.
Erinra från tidigare diskussion att PVARP, mode switch och pacemakerns maxgräns för pacing syftar till att förhindra ovanstående takyarytmier. PVARP innebär att förmakselektroden är refraktär (okänslig) en viss period efter varje kammarstimulering. Mode switch innebär att pacemakern stänger av triggningsfunktionen vid supraventrikulära takyarytmier. En takyarytmi medierad av pacemakern kan inte överstiga pacemakerns maxfrekvens (som brukar programmeras till cirka 160 slag/min).
Övriga takyarytmier associerade med pacemaker
- Sensorn i en pacemaker med frekvensanpassning (rate response) kan feltolka signaler och tro att personen är fysisk aktiv och därmed öka kammarfrekvensen. Exempelvis kan en sensor som registrerar rörelser (accelerometer) kan feltolka externa vibrationer som fysisk aktivitet och därmed öka kammarfrekvensen.
- Runaway pacemaker är ett potentiellt livshotande tillstånd som innebär att pacemakern avfyrar upp till 1000 gånger per minut, vilket kan resultera i kammarflimmer. Detta är dock inget nämnvärt problem med dagens pacemakers. Runaway pacemaker orsakas av sinande batteri.


