Tolkningsmetod, normalvärden, normalvarianter och patologi
Definition av normalt och patologiskt EKG på barn och nyfödda
EKG bör tolkas enligt följande algoritm:
- Hjärtfrekvens
- Hjärtrytm
- P-våg
- PQ-tid
- QRS-komplexet
- ST-sträckan
- T-vågen
- U-våg
- QT-tid (QTc-tid)
Härnäst diskuteras normalfynd, normalvarianter och vanligt förekommande patologi för varje EKG-parameter. Flera diagnoser som nämns här nedan har redan diskuterats i föregående kapitel och i förekommande fall hänvisas läsaren dit för att se exempel och EKG-kriterier. Referensvärdena från Davignon et al samt Rijnbeek et al följer också här nedan. Läsaren kan efter behov återkomma till dessa tabeller.
Samtliga referenstabeller
Tabell 1. Davignon et al: bästa data för neonatalperioden.
Dessa siffror kommer från Davignon et al och utgör de bästa data för neonatalperioden. Intervallerna är 98% konfidensintervall och medelvärdet anges i parentesen. Värden utan intervall utgör 98:e percentilen (övre normalgränsen).
| Ålder | 1–3 dagar | 3–7 dagar | 7–30 dagar | 1–3 mån | 3–6 mån | 6–12 mån | 1–3 år | 3–5 år | 5–8 år | 8–12 år | 12–16 år | >16 år | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Hjärtfrekvens (slag/min) | 93–155 (122) | 91–158 (124) | 90–166 (128) | 106–182 (148) | 120–179 (149) | 105–185 (142) | 107–168 (132) | 90–151 (119) | 73–137 (108) | 65–133 (100) | 63–129 (92) | 66–120 (86) | 50 – 120 |
| El-axel (grader) | 58–168 (>135) | 65–171 (>134) | 76–168 (>133) | 65–159 (110) | 31–115 (75) | 7–105 (60) | 7–98 (54) | 8–100 (55) | 7–104 (55) | 10–140 (66) | 9–115 (61) | 11–133 (58) | -15 – 110 |
| QRS-tid | 21–76 | 22–67 | 21–68 | 22–79 | 23–75 | 22–79 | 23–76 | 27–75 | 30–72 | 32–79 | 32–85 | 34–88 | 0.05 – 0.10 |
| PQ-tid | 79–160 (107) | 81–139 (108) | 75–137 (104) | 73–138 (101) | 73–130 (98) | 74–145 (106) | 73–156 (156) | 82–148 (114) | 85–161 (118) | 90–164 (124) | 87–171 (128) | 92–175 (135) | 0.12 – 0.20 |
| Q i III (mm) | 0.1–5 | 0.1–5 | 0.1–5 | 0.1–5 | 0.1–5 | ||||||||
| R i V1 (mm) | 5–27 (14) | 5–27 (15) | 3–25 (13) | 3–22 (11) | 3–19 (10) | 3–20 (10) | 2–20 (9) | 3–18 (9) | 2–18 (8) | 1–13 (7) | 0.5–10 (6) | 0.5–10 (5) | 0.5 – 14 |
| S i V1 (mm) | 0.5–23 (9) | 0.5–21 (10) | 0.5–17 (7) | 0.5–12 (4) | 0.5–13 (5) | 0.5–17 (6) | 0.5–18 (7) | 1–21 (9) | 2–22 (10) | 3–24 (12) | 3–26 (12) | 3–22 (11) | 0.5 – 23 |
| R/S-kvot i V1 | 0.2–9.8 (2.3) | 0.2–6.0 (2.0) | 0.2–9.8 (2.8) | 1.0–7.0 (2.9) | 0.3–7.5 (2.3) | 0.2–6.0 (2.4) | 0.1–3.9 (1.8) | 0.1–4.2 (1.4) | 0–2.8 (0.9) | 0–2.0 (0.8) | 0–1.9 (0.6) | 0–1.8 (0.5) | |
| R i V6 (mm) | 0–12 (5) | 0.1–12 (5) | 0.5–12 (5) | 3–17 (8) | 5–22 (12) | 6–23 (14) | 6–23 (13) | 6–23 (14) | 9–25 (15) | 9–27 (17) | 10–26 (17) | 7–23 (15) | 4 – 21 |
| S i V6 (mm) | 0.2–10 (4) | 0.2–10 (3) | 0.4–10 (4) | 0.2–10 (3) | 0.3–7 (3) | 0.2–10 (3) | 0.2–8 (2) | 0.1–7 (2) | 0.1–6 (2) | 0.1–4 (1) | 0.0–4 (1) | 0–4 (1) | 0 – 4 |
| R/S-kvot i V6 | 0.5–9 (2.5) | 0.5–11 (3) | 0.5–10 (2.5) | 0.5–12 (4) | 0.5–12 (4.5) | 0.5–18 (6.5) | 0.5–22 (8) | 0.5–28 (9.5) | 0.8–30 (11) | 1–30 (12) | 2–33 (14) | 2–39 (15) |
Barn, översikt
Tabell 2 – Rijnbeek et al: referensvärden för de viktigaste parametrarna vid EKG-tolkning.
Siffrorna är medianvärden tillsammans med 2:a och 98:e percentilen. Dessa data är från Rijnbeek et al och utgör de bästa tillgängliga data för barn från 1 månad till 16 års ålder. Siffrorna för perioden 0–1 månad är mindre pålitliga än Davignon et al (pga litet stickprov).
| 0–1 mån | 1–3 mån | 3–6 mån | 6–12 mån | 1–3 år | 3–5 år | 5–8 år | 8–12 år | 12–16 år | ||
| Hjärtfrekvens (slag/min) | Pojkar | 160 (129, 192) | 152 (126, 187) | 134 (112, 165) | 128 (106, 194) | 119 (97, 155) | 98 (73, 123) | 88 (62, 113) | 78 (55, 101) | 73 (48, 99) |
| Flickor | 155 (136, 216) | 154 (126, 200) | 139 (122, 191) | 134 (106, 187) | 128 (95, 178) | 101 (78, 124) | 89 (68, 115) | 80 (58, 110) | 76 (54, 107) | |
| P-vågens el-axel | Pojkar | 56 (13, 99) | 52 (10, 73) | 49 (–5, 70) | 49 (9, 87) | 48 (–12, 78) | 43 (–13, 69) | 41 (–54, 72) | 39 (–17, 76) | 40 (–24, 76) |
| Flickor | 52 (24, 80) | 48 (20, 77) | 51 (16, 80) | 50 (14, 69) | 47 (1, 90) | 44 (–6, 90) | 42 (–13, 77) | 42 (–15, 82) | 45 (–18, 77) | |
| P-vågsduration | Pojkar | 78 (64, 85) | 79 (65, 98) | 81 (64, 103) | 80 (66, 96) | 80 (63, 113) | 87 (67, 102) | 92 (73, 108) | 98 (78, 117) | 100 (82, 118) |
| Flickor | 79 (69, 106) | 78 (62, 105) | 78 (63, 106) | 80 (64, 07) | 83 (62, 104) | 84 (66, 101) | 89 (71, 107) | 94 (75, 114) | 98 (78, 122) | |
| PQ-tid (ms) | Pojkar | 99 (77, 120) | 98 (85, 120) | 106 (87, 134) | 114 (82, 141) | 118 (86, 151) | 121 (98, 152) | 129 (99, 160) | 134 (105, 174) | 139 (107, 178) |
| Flickor | 101 (91, 121) | 99 (78, 133) | 106 (84, 127) | 109 (88, 133) | 113 (78, 147) | 123 (99, 153) | 124 (92, 156) | 129 (103, 163) | 135 (106, 176) | |
| El-axel (QRS axel, grader) | Pojkar | 97 (75, 140) | 87 (37, 138) | 66 (–6, 107) | 68 (14, 122) | 64 (–4, 118) | 70 (7, 112) | 70 (–10, 112) | 70 (–21, 114) | 65 (–9, 112) |
| Flickor | 110 (63, 155) | 80 (39, 121) | 70 (17, 108) | 67 (1, 102) | 69 (2, 121) | 69 (3, 106) | 74 (27, 117) | 66 (5, 117) | 66 (5, 101) | |
| QRS-tid (ms) | Pojkar | 67 (50, 85) | 64 (52, 77) | 66 (54, 85) | 69 (52, 86) | 71 (54, 88) | 75 (58, 92) | 80 (63, 98) | 85 (67, 103) | 91 (78, 111) |
| Flickor | 67 (54, 79) | 63 (48, 77) | 64 (50, 78) | 64 (52, 80) | 68 (54, 85) | 71 (58, 88) | 77 (59, 95) | 82 (66, 99) | 87 (72, 106) | |
| QTc intervall (ms, med Bazzets formel) | Pojkar | 413 (378, 448) | 419 (396, 458) | 422 (391, 453) | 411 (379, 449) | 412 (383, 455) | 412 (377, 448) | 411 (371, 443) | 411 (373, 440) | 407 (362, 449) |
| Flickor | 420 (379, 462) | 424 (381, 454) | 418 (386, 448) | 414 (381, 446) | 417 (381, 447) | 415 (388, 442) | 409 (375, 449) | 410 (365, 447) | 414 (370, 457) |
Barn, P-våg
Tabell 3 – Rijnbeek et al: referensvärden för P-vågens amplitud
Här presenteras medianvärdet och inom parentes den 98:e percentilen (övre normalgräns). Värdena anges i millivolt (mV). Multiplicera med 10 för att omvandla till millimeter (mm).
| Avledning | 0–1 mån | 1–3 mån | 3–6 mån | 6–12 mån | 1–3 år | 3–5 år | 5–8 år | 8–12 år | 12–16 år | |
| II | Pojkar | 0.15 (0.23) | 0.16 (0.25) | 0.15 (0.22) | 0.16 (0.26) | 0.15 (0.25) | 0.13 (0.23) | 0.12 (0.22) | 0.12 (0.22) | 0.13 (0.24) |
| Flickor | 0.16 (0.25) | 0.16 (0.23) | 0.16 (0.23) | 0.16 (0.24) | 0.16 (0.25) | 0.13 (0.23) | 0.12 (0.24) | 0.14 (0.24) | 0.15 (0.26) | |
| V1 | Pojkar | 0.12 (0.22) | 0.10 (0.19) | 0.09 (0.17) | 0.10 (0.17) | 0.13 (0.20) | 0.12 (0.19) | 0.12 (0.20) | 0.11 (0.19) | 0.11 (0.18) |
| Flickor | 0.10 (0.19) | 0.10 (0.16) | 0.10 (0.16) | 0.11 (0.21) | 0.12 (0.20) | 0.12 (0.20) | 0.11 (0.18) | 0.11 (0.19) | 0.10 (0.17) |
Barn Q-våg
Tabell 4 – Rijnbeek et al: referensvärden för Q-vågens amplitud
Här presenteras medianvärdet och inom parentes den 98:e percentilen (övre normalgräns). Värdena anges i millivolt (mV). Multiplicera med 10 för att omvandla till millimeter (mm).
| Avledning | 0–1 mån | 1–3 mån | 3–6 mån | 6–12 mån | 1–3 år | 3–5 år | 5–8 år | 8–12 år | 12–16 år | ||
| II | Pojkar | 0.14 (0.23) | 0.18 (0.32) | 0.14 (0.34) | 0.18 (0.48) | 0.15 (0.44) | 0.11 (0.26) | 0.10 (0.28) | 0.09 (0.24) | 0.08 (0.21) | |
| Flickor | 0.09 (0.26) | 0.14 (0.32) | 0.15 (0.43) | 0.16 (0.44) | 0.16 (0.48) | 0.13 (0.27) | 0.08 (0.26) | 0.08 (0.21) | 0.09 (0.20) | ||
| III | Pojkar | 0.15 (0.26) | 0.29 (0.50) | 0.31 (0.71) | 0.35 (0.79) | 0.30 (0.74) | 0.19 (0.46) | 0.15 (0.36) | 0.10 (0.28) | 0.10 (0.29) | |
| Flickor | 0.18 (0.35) | 0.24 (0.50) | 0.28 (0.65) | 0.34 (0.79) | 0.31 (0.73) | 0.18 (0.40) | 0.16 (0.38) | 0.10 (0.27) | 0.10 (0.21) | ||
| aVF | Pojkar | 0.13 (0.23) | 0.20 (0.35) | 0.20 (0.40) | 0.22 (0.58) | 0.20 (0.54) | 0.14 (0.34) | 0.12 (0.25) | 0.09 (0.25) | 0.08 (0.23) | |
| Flickor | 0.10 (0.27) | 0.17 (0.35) | 0.20 (0.44) | 0.23 (0.52) | 0.20 (0.54) | 0.12 (0.31) | 0.11 (0.31) | 0.08 (0.21) | 0.09 (0.18) | ||
| V6 | Pojkar | 0.11 (0.22) | 0.16 (0.31) | 0.17 (0.35) | 0.20 (0.60) | 0.20 (0.56) | 0.15 (0.42) | 0.12 (0.39) | 0.12 (0.43) | 0.11 (0.43) | |
| Flickor | 0.09 (0.17) | 0.15 (0.37) | 0.15 (0.40) | 0.18 (0.39) | 0.17 (0.49) | 0.15 (0.42) | 0.10 (0.41) | 0.11 (0.34) | 0.09 (0.23) |
Barn R-våg
Tabell 5 – Rijnbeek et al: referensvärden för R-vågens amplitud
Här presenteras medianvärdet och inom parentes den 98:e percentilen (övre normalgräns). Värdena anges i millivolt (mV). Multiplicera med 10 för att omvandla till millimeter (mm).
| Avledning | 0–1 mån | 1–3 mån | 3–6 mån | 6–12 mån | 1–3 år | 3–5 år | 5–8 år | 8–12 år | 12–16 år | ||
| I | Pojkar | 0.25 (0.45) | 0.56 (1.12) | 0.80 (1.52) | 0.82 (1.52) | 0.77 (1.37) | 0.63 (1.09) | 0.62 (1.16) | 0.59 (1.04) | 0.58 (1.09) | |
| Flickor | 0.31 (0.62) | 0.55 (1.09) | 0.74 (1.26) | 0.75 (1.38) | 0.68 (1.52) | 0.65 (1.20) | 0.49 (1.00) | 0.54 (1.21) | 0.48 (1.02) | ||
| II | Pojkar | 0.64 (1.28) | 1.08 (1.76) | 1.27 (1.97) | 1.27 (2.09) | 1.27 (2.47) | 1.36 (2.20) | 1.24 (2.42) | 1.39 (2.23) | 1.31 (2.08) | |
| Flickor | 0.70 (1.21) | 1.15 (2.04) | 1.33 (2.24) | 1.35 (2.21) | 1.27 (2.34) | 1.38 (2.24) | 1.33 (2.27) | 1.32 (2.29) | 1.32 (2.03) | ||
| III | Pojkar | 0.79 (1.44) | 0.76 (1.60) | 0.72 (1.50) | 0.82 (1.65) | 0.80 (1.96) | 0.94 (1.82) | 0.80 (1.92) | 0.89 (1.86) | 0.85 (1.74) | |
| Flickor | 0.85 (1.50) | 0.91 (1.82) | 0.95 (1.85) | 0.90 (1.95) | 0.96 (2.00) | 0.94 (1.96) | 1.03 (2.09) | 0.92 (1.88) | 0.88 (1.66) | ||
| aVL | Pojkar | 0.16 (0.32) | 0.35 (0.66) | 0.40 (1.09) | 0.44 (1.04) | 0.38 (0.86) | 0.26 (0.58) | 0.22 (0.70) | 0.17 (0.52) | 0.19 (0.69) | |
| Flickor | 0.18 (0.45) | 0.25 (0.69) | 0.37 (0.78) | 0.40 (0.92) | 0.38 (1.02) | 0.24 (0.70) | 0.18 (0.55) | 0.17 (0.69) | 0.16 (0.53) | ||
| aVF | Pojkar | 0.59 (1.36) | 0.88 (1.58) | 0.93 (1.70) | 0.96 (1.81) | 1.00 (2.20) | 1.13 (1.97) | 1.00 (2.19) | 1.16 (2.00) | 1.06 (1.88) | |
| Flickor | 0.72 (1.26) | 0.98 (1.91) | 1.07 (1.82) | 1.11 (2.04) | 1.10 (2.08) | 1.14 (2.06) | 1.20 (2.17) | 1.09 (2.06) | 1.10 (1.84) | ||
| V3R | Pojkar | 0.62 (1.04) | 0.58 (1.24) | 0.57 (1.20) | 0.48 (1.24) | 0.49 (1.06) | 0.41 (0.81) | 0.23 (0.63) | 0.22 (0.51) | 0.19 (0.54) | |
| Flickor | 0.68 (1.26) | 0.55 (0.93) | 0.49 (1.11) | 0.42 (0.98) | 0.43 (0.92) | 0.34 (0.64) | 0.21 (0.57) | 0.19 (0.47) | 0.17 (0.49) | ||
| V1 | Pojkar | 1.10 (2.05) | 1.23 (2.07) | 1.32 (2.20) | 1.12 (2.14) | 1.08 (2.11) | 0.95 (1.78) | 0.63 (1.48) | 0.54 (1.14) | 0.48 (1.18) | |
| Flickor | 1.35 (2.22) | 1.17 (1.99) | 1.14 (2.04) | 1.01 (1.92) | 1.01 (1.91) | 0.77 (1.38) | 0.55 (1.24) | 0.49 (1.14) | 0.35 (1.10) | ||
| V2 | Pojkar | 1.83 (2.67) | 1.82 (2.63) | 2.08 (2.54) | 1.94 (2.51) | 1.82 (2.41) | 1.58 (2.26) | 1.21 (2.22) | 1.02 (1.90) | 0.94 (1.87) | |
| Flickor | 1.83 (2.17) | 1.81 (2.45) | 1.88 (2.60) | 1.82 (2.36) | 1.75 (2.38) | 1.41 (2.25) | 1.06 (1.91) | 0.90 (1.86) | 0.69 (1.57) | ||
| V4 | Pojkar | 1.80 (2.62) | 2.30 (3.05) | 2.32 (3.23) | 2.27 (3.32) | 2.37 (3.38) | 2.42 (3.30) | 2.11 (3.11) | 1.86 (3.16) | 1.87 (3.06) | |
| Flickor | 1.68 (2.21) | 2.26 (3.26) | 2.26 (3.31) | 2.23 (3.09) | 2.21 (3.54) | 2.24 (3.38) | 1.84 (3.04) | 1.72 (3.23) | 1.24 (2.55) | ||
| V6 | Pojkar | 1.00 (1.78) | 1.55 (2.23) | 1.65 (2.73) | 1.70 (2.79) | 1.79 (2.96) | 1.94 (3.14) | 1.97 (2.98) | 2.18 (3.24) | 2.02 (3.05) | |
| Flickor | 0.93 (1.64) | 1.51 (2.67) | 1.60 (2.80) | 1.68 (2.74) | 1.68 (2.67) | 1.89 (2.91) | 2.05 (3.25) | 2.00 (3.04) | 1.65 (2.52) |
Tolkning av EKG
1. Hjärtfrekvens
Under den första levnadsveckan är hjärtfrekvensen cirka 120 slag/min. Därefter ökar hjärtfrekvensen under de första 1–2 månaderna till omkring 150 slag/min. Sedan sjunker hjärtfrekvensen successivt till cirka 120 slag/min vid 6 månaders ålder. Från och med 1 års ålder sjunker hjärtfrekvensen stadigt och vid 10 års ålder är frekvensen densamma som hos vuxna. Dessa variationer i hjärtfrekvensen under utvecklingen beror både på åldersvariationer i autonoma nervsystemets aktivitet och ändringar i sinusknutans inneboende frekvens (automaticitet).
Onormal hjärtfrekvens
Se nedan under onormal rytm.
2. Rytm
Liksom hos vuxna är sinusrytm den normala hjärtrytmen och då ses en positiv P-våg i avledning –aVR, I, II och aVF. PQ-tiden är konstant och en P-våg ses före varje QRS-komplex.
Onormal rytm (arytmier)
Sinustakykardi
Sinustakykardi föreligger om hjärtfrekvensen är högre än det övre referensvärdet för åldern (se tabeller ovan). Sinustakykardi kan överstiga 240 slag/min hos barn. Det ses en P-våg innan varje QRS-komplex och P-våg är positiv i avledning II. Sinustakykardi har som regel en orsak, vilken man måste fastställa (inappropriate sinus tachycardia förekommer inte bland barn). Smärta, infektion, läkemedel (t ex beta-agonister), feber, hypovolemi, dehydrering, anemi, hypertyreos och myokardit är vanliga orsaker. Behandling av bakomliggande orsak bör leda till att sinustakykardin upphör. Om sinustakykardi fortgår trots adekvat behandling av förmodad orsak, så bör man överväga fortsatt utredning.
Sinusarytmi
Sinusarytmi förekommer hos nästan alla friska barn och innebär att hjärtfrekvensen varierar med andningen. Hjärtfrekvensen ökar vid inandning och minskar vid utandning (detta förklaras av varierande Vagusaktivitet under andningscykeln). P-vågor föregår samtliga QRS-komplex och PQ-tiden är konstant. Sinusarytmi kan vara mycket uttalad men det är i princip alltid en godartad arytmi hos barn. Sinusarytmi är mer uttalad hos större barn eftersom de har en lägre hjärtfrekvens (sinusarytmi är otydligare hos de minsta barnen eftersom de har mycket hög hjärtfrekvens). Man kan verifiera diagnosen sinusarytmi genom att be barnet hålla andan, varvid rytmen skall bli helt regelbunden.
Sinuspaus
Sinuspaus förekommer också bland barn. Detta yttrar sig som plötsliga förlängningar i P-P-intervallet (utan samband med andningen). Hälften av alla nyfödda uppvisar sinuspauser (Southall et al) och det anses vara normalt. Bland tonåringar förekommer sinuspaus hos ungefär 10%. Sinuspaus betraktas som normalt om det förekommer ett fåtal gånger per dygn, men inte oftare. Pausen skall inte överstiga 2 sekunder. Om pausen överstiger 2 sekunder (>2.5 sekunder definieras som sinusarrest), eller om pauserna är frekventa eller kopplade, så kan det förklaras av sinusknutedysfunktion, hyperkänslig carotisreflex eller överaktiv vagusnerv. Se Figur 4.
Barn med känslig carotisreflex eller överaktiv vagusnerv kan ha många sinusarrester/sinuspauser. De med överaktiv vagusnerv kan få sinuspaus/sinusarrest under sömn, vid defekation, matintag och andra situationer med kraftigt vaguspådrag.
Ektopisk förmaksrytm
Ektopisk förmaksrytm förekommer också bland barn.Denna rytm kännetecknas av att P-vågen inte är positiv i avledning II. Friska barn som monitorerats med långtids-EKG uppvisar ofta perioder med ektopisk förmaksrytm. Totalt uppvisar cirka 20% av alla barn någon ektopisk supraventrikulär rytm under dygnets gång (Goodacre, BMJ, 2002). Dessa episoder varar sällan mer än 1 minut och är vanligare under sömnen. Notera att ektopisk förmaksrytm med varierande P-vågsmorfologi indikerar att flera ektopiska foci föreligger och då kallas rytmen wandering atrial pacemaker. Om frekvensen vid wandering atrial pacemaker är snabbare än 100 slag/min så klassificeras tillståndet som multifokal förmakstakykardi (MAT). Dessa arytmier har diskuterats tidigare.
Övriga takyarytmier
Takyarytmier hos barn diagnostiseras på samma sätt som hos vuxna (se diagnostik av takyarytmier/takykardi). AVNRT och AVRT är de vanligaste orsakerna (efter sinustakykardi) till takyarytmier med smala QRS-komplex (QRS-tid <0.12 sek). Förmaksflimmer och förmaksfladder är ovanligt och talar för allvarlig strukturell hjärtsjukdom (dessa arytmier förekommer också efter hjärtkirurgi). Nodal takykardi förekommer hos barn och kallas då Junctional Ectopic Tachycardia (JET). Totalt är ca 90% av alla takyarytmier hos barn supraventrikulära (dvs de härstammar från förmaken). Resterande 10% är ventrikulära och då är situationen, som för vuxna, allvarligare. Cirka hälften av patienter med takyarytmier visar sig ha strukturellt normalt hjärta. Bland övriga är strukturell hjärtsjukdom och Wolff-Parkinson-White syndrom (pre-excitation) de vanligaste förklaringarna till takyarytmier.
Vad beträffar ventrikulära takyarytmier så bör takyarytmier med breda QRS-komplex betraktas som ventrikeltakykardi tills motsatsen är bevisad. Som för vuxna kan dock takyarytmier med breda QRS-komplex vara supraventrikulära, förutsatt att det föreligger en faktor som förlänger QRS-tiden, såsom ett skänkelblock eller aberrant överledning. Differentialdiagnostik mellan ventrikeltakykardi och supraventrikulär takykardi med breda QRS är densamma som för vuxna. Ventrikeltakykardi hos barn kan vara antingen monomorf (exempelvis vid kardiomyopati, kongenital hjärtsjukdom etc) eller polymorf (exempelvis vid långt QT syndrom [LQTS], familjär katekolaminerg ventrikeltakykardi och Brugada syndrom).
Notera att takyarytmier bland barn kan ha mycket hög kammarfrekvens. Under neonatalperioden och spädbarnsåret är kammarfrekvenser upp till 330 slag/min möjliga och ofta är frekvensen >200 slag/min. Små barn och ungdomar har som regel takyfrekvenser omkring 150–250 slag/min. Barn kan, liksom vuxna, uthärda takyarytmier under lång tid men dekomensation kan komma utan förvarning och leda till uttalad hemodynamisk påverkan.
Administrering av adenosin
Adenosin kan användas hos barn. Beta-blockad och verapamil skall inte användas för att konvertera takyarytmier (förstnämnda har ingen effekt och sistnämnda kan förvärra takyarytmier med extrabana [WPW syndrom]). Förstahandsval för att bryta supraventrikulära takyarytmier är vagala manövrer. På spädbarn kan man anbringa en plastpåse med kallt vatten och is på ansiktet upp till 10 sekunder. Detta är kraftigt vagusstimulerande och kan terminera takyarytmier som beror av AV-noden. På små barn och ungdomar görs istället carotismassage, valsalvamanöver (30 till 60 sekunder) eller modifierad valsalvamanöver.
Adenosin administreras endast av personal med vana och utrustning för hjärtlungräddning skall vara tillgänglig. Adenosin administreras enbart under kontinuerlig EKG-övervakning. Dosen baseras på kroppsvikt och injiceras i en perifer ven följt av flush med fysiologisk koksaltlösning. Den rekommenderade dosen är initialt en bolusdos på 0,1 mg/kg kroppsvikt (max dos 6 mg). Därefter ökas dosen efter behov med 0,1 mg/kg kroppsvikt tills den supraventrikulära takykardin är terminerad. Max ges 12 mg. Barn som är hjärttransplanterade skall erhålla halverad dos.
Mer om adenosin se: Diagnostik och Handläggning av Takyarytmier (Takykardi)
Sinusbradykardi
Sinusbradykardi föreligger om hjärtfrekvensen är lägre än det nedre referensvärdet (se tabeller ovan). Bradykardi är generellt mer alarmerande än takykardi. Orsaker till sinusbradykardi är som följer: hypoxi, hypotermi, hypothyreos, AV-block, ökat intrakraniellt tryck, LQTS, meningit, acidos och sepsis. Stabila patienter med sinusbradykardi bör initialt utredas med Holter-EKG.
Ventrikulära och supraventrikulära extraslag (VES och SVES)
Supraventrikulära extraslag (SVES) förekommer redan från födseln. SVES är vanligare än VES under första levnadsåret. De flesta friska barn uppvisar endast någon eller några extraslag per timma och oftast upphör extraslagen i samband med fysisk aktivitet (vilket talar för att de är normalfysiologiska). Ventrikulära extraslag (VES) ses hos 30% av friska barn som monitorernas med Holter-EKG. Ventrikulära extraslag är alltså vanligt förekommande, och som regel är de unifokala (vilket innebär att alla extraslag har samma QRS-utseende). Kopplade VES (VES som följer på varandra) och multifokala VES (VES med olika utseende) är mindre vanligt. Extraslag i bigemini, trigemini, quadrigemini förekommer också. Hos de allra flesta friska är antalet VES <50 st per dyng. Vid fysisk aktivitet bör extraslagen upphöra.
3. P-vågen
P-vågens utseende, amplitud och duration förändras mycket lite under livets gång. Gränsvärden för vuxna och barn är i stort sett identiska. P-vågens amplitud skall vara <2.5 mm (98:e percentilen) i avledning II och <1.5 mm i avledning V1.
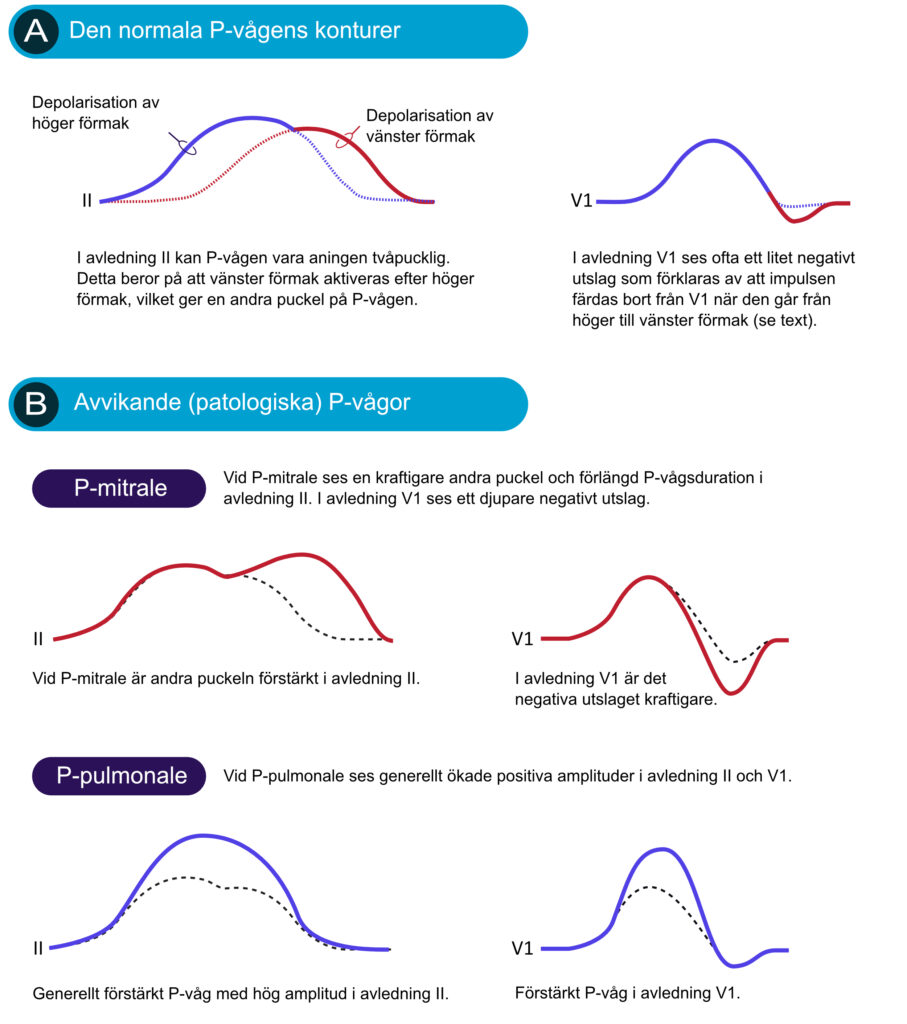
Onormala P-vågor – abnormala förmak
Om P-vågens amplitud överstiger 2.5 mm i avledning II eller 1.5 mm i avledning V1 bör man misstänka förstoring av höger förmak (P-pulmonale). Förstoring av vänster förmak misstänks om P-vågens duration är onormalt lång, särskilt om P-vågen är uttalat tvåpucklig i avledning II och uttalat bifasisk i V1 (P-mitrale). Se Figur 5. P-mitrale och P-pulmonale kan förekomma samtidigt.
4. PQ-tid
Vid födseln är PQ-tiden i genomsnitt 107 ms (Davignon et al). Till följd av ändrad autonom balans minskar PQ-tiden till ca 98 ms vid 1 månads ålder, och därefter ändras den autonoma balansen igen (dessutom växer förmaken) och PQ-tiden ökar gradvis.
Förlängd och förkortad PQ-tid: pre-excitation och AV-block
PQ-tid hos barn tolkas på samma sätt som hus vuxna. Kort PQ-tid (dvs PQ-tid kortare än 2:a percentilen, se referenstabeller) talar för pre-excitation. Principen för pre-excitation hos barn är densamma som för vuxna (se Wolff-Parkinson-White syndrom och pre-excitation). Lång PQ-tid talar för AV-block I. Notera att under sömnen kan PQ-tiden förlängas till >200 ms på barn (under sömn är nämligen vagusnerven dominerande) och detta betraktas som normalt. AV-block I är alltså normalt under sömn. Enstaka episoder av AV-block I under dagen betraktas också som normalt. Frekventa episoder med AV-block I är dock patologisk och bland orsakerna ingår perikardit, myokardit, perimyokardit, Ebsteins anomali, endocardial cushion defect (ESD), förmaksseptumdefekt (ASD), digitaliseffekt och hyperkalemi.
AV-block II typ 1 (Wenckebach block) förekommer också under sömn och som enstaka episoder under dagen. AV-block II typ 2 är oftare tecken på bakomliggande sjukdom.
AV-block III är ovanligt och som regel tecken på signifikant hjärtsjukdom. Kongenital (strukturell) hjärtsjukdom är en av de vanligaste orsakerna till AV-block III men bland barn kan kongenitalt AV-block III även vara autoimmun. Mödrar med antikropparna anti-Ro-SSA och anti-La-SSB (som förekommer vid bindvävssjukdomar) kan överföra dessa antikroppar till fostret via placentan. Antikropparna angriper retledningssystemet vilket kan orsaka kongenitalt AV-block III. AV-block III kan också orsakas av myokardit. Sluteligen kan AV-block III även vara en komplikation till hjärtkirurgi som engagerat nedre delen av förmaksseptum eller övre ventrikelseptum. Mortaliteten vid AV-block III är hög under neonatal- och spädbarnsperioden.
Man bör registrera EKG på modern om barnet föds med AV-block och likaså bör man analysera anti-Ro-SSA och anti-La-SSB. Upprepade EKG-registreringar rekommenderas för nyfödda med AV-block I. Nyfödda med AV-block II och III skall genomgå noggrann kardiologisk utredning.
Eftersom EKG-kriterier (bortsett från övre gränsvärdet för PQ-tid) för AV-block hos barn är identiska som för vuxna hänvisas läsaren till artikeln om AV-block, AV-block I, AV-block II, AV-block III.
Orsaker till kort PQ-tid
- Pre-excitation (Wolff-Parkinson-White [WPW] syndrom)
- Pompes sjukdom
- Fabrys sjukdom
- Ektopisk förmaksrytm med fokus nära AV-noden kan ge kort PQ-tid eftersom avståndet från impulsfokus till AV-noden är kortare.
Notera att i vissa fall kan ektopiska förmaksslag/förmaksrytmer vara associareade med längre PQ-tid än de normala sinusslagen, vilket förklaras av att AV-systemet kan bli uttröttat när förmaksfrekvensen är hög.
Wolff-Parkinson-White syndrom (pre-excitation)
Hos barn kan pre-excitation leda till re-entry takyarytmier, varvid tillståndet klassificeras som Wolff-Parkinson-Whites syndrom (WPW syndrom). Liksom bland vuxna yttrar sig detta genom kort PQ-tid, breda QRS-komplex och deltavåg. Dessa tre fynd föreligger dock endast när extrabanan överleder impulser från förmak till kammaren, vilket inte alltid är fallet. Överledning via extrabanan är ofta intermittent (kan börja redan vid födseln). En del patienter har så kallat dolt WPW syndrom, vilket innebär att extrabanan endast överleder impulser från kamamre till förmak; dessa patienter uppvisar inga tecken på pre-excitation på vilo-EKG men kan få takyarytmier. Detaljer om detta kan läsas i artikeln om WPW syndrom, pre-excitation och AVRT.
Utöver de klassiska EKG-fynden vid pre-excitation kan även följande EKG-förändringar ses vid pre-excitation:
- Frånvaro av septal Q-våg i avledning V5 och V6.
- Vänsterställd el-axel
Dessa två indicier kan komma till hands i gränsfall (t ex om PQ-tiden ligger i gränslandet). För detaljer se Perry et al (Clues to the electrocardiographic diagnosis of subtle Wolff-Parkinson-White syndrome in children. J Pediatr 117:871, 1990).
Prevalensen av WPW syndrom bland barn är cirka 0.1% till 0.2%. Prevalensen är högre bland barn med kongenital hjärtsjukdom. Därför är det rekommenderat att ekokardiografi genomförs på barn med pre-excitation. Notera att digoxin och verapamil, vilka förkortar extrabanans refraktärperiod, inte får administreras till barn med pre-excitation eftersom detta ökar överledningen via extrabanan.
Orsaker till varierande PQ-tid
- Wandering atrial pacemaker (WAP): vid detta tillstånd avfyras aktionspotentialer från olika fokus i förmaken, varvid P-vågorna har varierande utseende.
- Multifokal förmakstakykardi (MAT): vid detta tillstånd avfyras också aktionspotentialer från olika fokus i förmaken (P-vågorna har varierande utseende) men hjärtfrekvensen är högre än gränsen för takykardi.
- AV-block II typ 1 (Wenckebach block).
5. QRS-komplexet
5.1 Elektrisk axel (el-axel / QRS-axel)
Vid födseln är el-axeln mer högerställd än el-axeln är hos vuxna. De flesta nyfödda har en el-axel som är större än 135° (98% konfidensintervall 58° till 168°). Efter födseln normaliseras el-axeln gradvis (allteftersom vänster kammare blir större), vilket innebär att den så småningom hamnar mellan -30 och +90°. Onormal el-axel diskuteras nedan.
5.2 QRS-tid
QRS-tid bör mätas i avledningen med längst QRS-tid (vilket som regel är en avledning med synlig Q-våg). Vid födseln är QRS-tiden <80 ms och därefter ökar den successivt. Den korta QRS-tiden beror på att myokardmassan som skall depolariseras är relativt liten. Allteftersom barnet blir större ökar ventrikelmassan och QRS-tiden blir därför längre. Som för vuxna innebär förlängd QRS-tid att depolarisation av kammarna är långsammare än normalt. Detta kan förklaras av följande tillstånd:
- Skänkelblock (högergrenblock, vänstergrenblock)
- Ospecifikt intraventrikulärt retledningshinder
- Pre-excitation
- Hyperkalemi
- Ventrikulära rytmer
- Läkemedelsbiverkan
För att ställa diagnosen skänkelblock (högergrenblock eller vänstergrenblock) skall QRS-tiden vara 20% längre än övre gränsvärdet för åldern (98:e percentilen). Om QRS-tiden är längre än den 98:e percentilen, men inte med 20%, så kan diagnosen inkomplett skänkelblock ställas. Om QRS-tiden är förlängd men EKG-bilden inte förenlig med varken högergrenblock eller vänstergrenblock, kan diagnosen ospecifikt intranventrikulärt retledningshinder ställas (detta förutsätter att övriga orsaker till lång QRS-tid har uteslutits).
Eftersom skänkelblock och fascikelblock är oerhört ovanligt bland friska barn bör förekomst av dessa defekter föranleda kardiologisk utredning. De flesta kongenitala hjärtsjukdomarna (som engagerar AV-systemet, ventrikelseptum eller ventriklarna) kan föranleda skänkelblock och fascikelblock. Vid Ebsteins anomali föreligger högergrenblock tillsammans med förlängd PQ-tid.
5.3 R-vågor och S-vågor
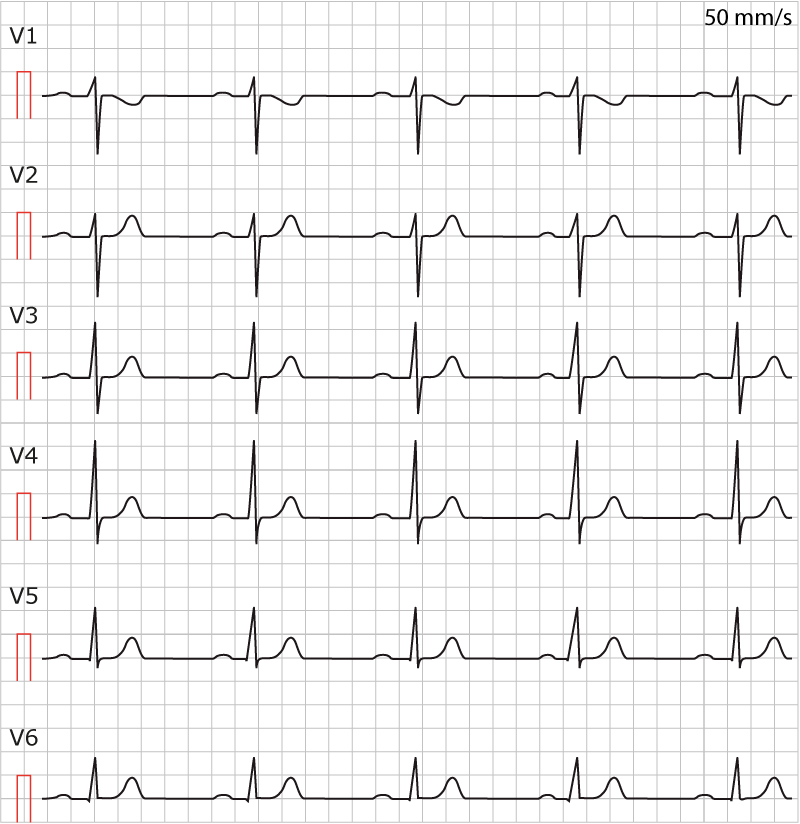
Vid födseln är R-vågorna höga i V1–V3, vilket beror på den stora högra kammaren. R-vågornas amplitud i V1–V3 avtar med åldern, samtidigt som amplituderna i V4–V6 ökar allteftersom vänster kammare blir större. Vid 6 månaders ålder brukar R-vågorna vara kraftigast i V3–V4. S-vågorna uppvisar den omvända utvecklingen (dvs djupet minskar gradvis i V4–V6 och ökar i V1–V3). Notera att S-vågorna vid födseln tenderar vara djupa i avledning V1–V2 trots de höga R-vågorna (detta ses inte bland vuxna). Detta framgår i Figur 1 (ovan). Likaså är S-vågorna uttalade i V4–V6, där de kan vara 10 mm djupa.
Det är vanligt med ett hack i R-vågen i avledning V1. Detta hack brukar uppkomma efter 1 månads ålder och existerar först i den uppåtgående delen av R-vågen, därnäst den nedåtgående delen för att slutligen ses i S-vågen (Chia et al: Cardiac time intervals of normal fetuses using noninvasive fetal electrocardiography. Prenat Diagn 25:546, 2005).
Orsaker till kraftiga R-vågor
- Vänsterkammarhypertrofi (V4–V6)
- Högerkammarhypertrofi (V1–V3)
- Pre-excitation (avledning boror på extrabanans lokalisation)
- Högergrenblock (V1–V3)
- Vänstergrenblock (V5–V6)
Orsaker till R-vågor med låg amplitud
- Hypothyreos
- Perikardvätska
- Myokardit
- Normalvariant
5.4 Q-vågor
Nyfödda uppvisar normalt Q-vågor i V5–V6 (dessa är septala q-vågor, som diskuterats innan). Dessa Q-vågors amplitud varierar med åldern (se referenstabeller). Äldre barn uppvisa även Q-vågor i avledning II, III och aVF (dvs inferiort). I alla åldrar är normala Q-vågor <30 ms i duration. Amplituderna överstiger sällan 5 mm (men upp till 10 mm förekommer, särskilt i avledning III).
Q-vågor i V1–V3 (dvs qR-komplex) är alltid patologiskt. qR-komplex i V1–V3 talar för högerkammarhypertrofi. Frånvaro av septala Q-vågor i V5–V6 talar för vänstergrenblock (förutsatt att QRS-tiden är förlängd). Q-vågor som är för åldern onormalt djupa talar för hypertrofi. Liksom hos vuxna kan abnormala Q-vågor orsakas av hjärtinfarkt men detta är mycket ovanligt bland barn.
Förekomst av Q-vågor i avledning aVL och avledning I är patologiskt. Om det saknas Q-vågor i inferiora avledningar, och istället ses stora (≥3 mm djup och ≥30 ms bred) Q-vågor i aVL och I så talar det för kranskärlsanomali (vänster kranskärl utgår då från lungartären, istället för aorta).
Högerkammarhypertrofi
EKG har låg sensitivitet (ca 20%) men hög specificitet (ca 85%) för hypertrofi bland barn (Rivenes, Am Heart J, 2003). Det innebär att EKG upptäcker endast 20% av barn med hypertrofi och hela 85% av de som uppfyller EKG-kriterier för hypertrofi har faktiskt hypertrofi. Eftersom framtagna EKG-kriterier för hypertrofi har låg sensitivitet kommer istället samtliga indicier på hypertrofi listas nedan:
- El-axeln är mer högerställd än normalt för åldern.
- Förekomst av Q-vågor i V1 (qR-komplex) talar starkt för högerkammarhypertrofi.
- Vid uttalad högerkammarhypertrofi är R-vågorna i V1 och V4R högre än normalt. Då är som regel S-vågorna i V5–V6 djupare än normalt.
- Förekomst av rSR’-komplex i V1 talar för högerkammarhypertrofi (QRS-tiden skall vara normal, annars bör högergrenblock misstänkas).
- S-våg i V6 djupare än 98:e percentilen.
- R/S-kvot i V1 större än 98:e percentilen.
- R/S-kvot i V6 mindre än 2:a percentilen.
- Från 7 dagars ålder till 7 års ålder är T-vågen i V1 och V4R normalt negativ. Om T-vågen är positiv i V1 och V4R under denna perioden bör man misstänka högerkammarhypertrofi.
- P-pulmonale (kraftig P-vågsamplitud) stärker misstanken om högerkammarhypertrofi.
Vänsterkammarhypertrofi
- El-axeln är vänsterställd eller drar mer åt vänster än vad som är normalt för åldern.
- Höga R-vågor i V5 och V6.
- Djupa S-vågor i V1 och V4R.
- R/S-kvot i V1 och V2 är mindre än normalt.
- R/S-kvot i V5 och V6 är större än normalt.
- Onormalt stora Q-vågor i V5–V6.
- ST-sänkning och T-vågsinvertering i V5–V6.
Biventrikulär hypertrofi
Om kriterier för hypertrofi av ena kammaren föreligger och den andra kammaren också visar kraftiga amplituder bör man misstänka biventrikulär hypertrofi.
Hypertrof obstruktiv kardiomyopati (HOCM)
Hypertrof kardiomyopati (hypertrophic cardiomyopathy, HCM) är en genetiskt orsakad kardiomyopati som karaktäriseras av hypertrofi i frånvaro av höga fyllnadstryck (hypertoni, aortastenos etc). I cirka 70% av fallen orsakar hypertrofin en obstruktion av vänster kammares utförselgång (left ventricular outflow tract, LVOT). Kombinationen av hypertrofi och LVOT obstruktion klassificeras som hypertrofisk obstruktiv kardiomyopati (hypertrophic obstructive cardiomyopathy, HOCM). HCM/HOCM är alltså en medfödd sjukdom som kan yttra sig redan i barnaåren genom dsypné, bröstsmärta, hjärtklappningar och presynkope/synkope. Dessa patienter har ökad risk för plötslig hjärtdöd, hjärtsvikt och förmaksflimmer. EKG är ett tämligen känsligt instrument för detektion av HCM/HOCM eftersom endast 5–10% av patienterna har normalt EKG vid debut (Veselka et al, The Lancet, Hypertrophic obstrucitive cardiomyopathy, 2016). EKG-tecken vid HCM/HOCM är som följer:
- Tecken till vänsterkammarhypertrofi samt sekundära ST-T-förändringar.
- P-mitrale
- Prominenta Q-vågor i V4, V5, V6, I, aVL, aVF, II och III. Dessa Q-vågor är som regel djupare än 3 mm och bredare än 40 ms. De kan dock vara betydligare djupare än så.
- Repolarisationsstörningar
- Vänsterställd el-axel
- Gigantiska T-vågsinversioner i bröstavledningarna. Detta tyder på apikal hypertrofi.
- Holter-EKG kan avslöja supraventrikulära (särskilt förmaksflimmer) eller ventrikulära takyarytmier. Supraventrikulära och ventrikulära extraslag är också vanliga. Ventrikeltakykardi är relativt vanligt.
- Pre-excitation (kort PQ-tid) är vanligare bland patienter med HCM/HOCM, men likaså kan PQ-tiden vara förlängd.
- Retledningshinder är relativt vanliga vid HCM/HOCM.
Se exempel i Figur 6.
6. ST-sträckan
ST-sträckan är normalt isoelektrisk (dvs i nivå med baslinjen) och den övergår mjukt i T-vågen. Slutdelen av ST-sträckan kan vara aningen uppåtsluttande. Bland friska barn ses ibland ST-sänkningar <0.5 mm i extremitetsavledningarna. Friska barn uppvisar sällan ST-sänkningar i bröstavledningarna. Liksom för vuxna är ST-sänkningar med horisontell eller nedåtsluttande ST-sträcka mer alarmerande än ST-sänkningar med uppåtsluttande ST-sträcka. Uppåtsluttande ST-sänkningar är normalt vid hög hjärtfrekvens. Se tidigare artikel om differentialdiagnostik vid ST-sänkningar.
Liksom bland vuxna förekommer ST-höjningar bland barn, särskilt ungdomar. ST-höjningar är vanligast i bröstavledningarna (V2–V6) och kan uppgå till 2 mm. De vanligaste orsakerna till ST-höjning är som följer:
- Normal ST-höjning (hos vuxna kallas detta manligt/kvinnligt mönster [male/female pattern]).
- Tidig repolarisation (early repolarization).
Normal ST-höjning och tidig repolarisation yttrar sig på samma vis hos barn och vuxna, se därför artikeln om differentialdiagnostik av ST-höjningar.
Akut hjärtinfarkt är sällsynt hos barn men orsakar i övrigt samma typ av EKG-förändringar som ses hos vuxna (Kawasakis sjukdom är den vanligaste orsaken till hjärtinfarkt bland barn). Perimyokardit (myokardit) är dock den vanligaste orsaken till bröstsmärta med ST-höjningar bland barn. Hyperkalemi, pneumothorax samt kranskärlsanomali kan också föranleda ST-höjningar. I sistnämnda fallet är ST-höjningarna uttryck för ischemi.
7. T-vågen
Vid födseln är T-vågen i avledning V3R och V1 positiv men inom 7 dagar inverteras T-vågen i dessa avledningar; som regel inverteras även T-vågorna i V2 och V3. Denna T-vågsinvertering kvarstår ända fram till ungefär 10 års ålder (ibland upp till 15 års ålder). Det är alltså normalt med T-vågsinvertering i avledning V3R, V1, V2, V3 mellan 7 dagar och 10–15 års ålder. Frånvaro av T-vågsinvertering inger misstanke om högerkammarhypertrofi. Efter 10–15 års ålder blir T-vågorna gradvis positiva (detta börjar i avledning V3 och går stegvis mot avledning V3R). En del barn fortsätter uppvisa negativ T-våg i V1 livet ut och detta är ett normalfynd (den T-vågsinverteringen är konkordant med kammarkomplexet, som också är negativt i avledning V1). Se Figur 7.
Om T-vågorna inte normaliseras efter puberteten (dvs fortsatt T-vågsinvertering i avledning V1–V3) så föreligger juvenilt T-vågsmönster. Betydligt ovanligare är global T-vågsinversion, vilket innebär att ett friskt barn med T-vågsinvertering i samtliga bröstavledningar fortsätter uppvisa det även i vuxen ålder.
Orsaker till höga, flacka och negativa T-vågor hos barn är desamma som hos vuxna.
8. U-vågen
U-vågen hos barn skiljer sig inte från den hos vuxna. Den förekommer ibland och då oftast i avledning V2–V4 och är tydligast vid lägre hjärtfrekvenser.
9. QT-tid (QTc-tid)
QT-tid avspeglar den totala durationen för kammarnas de- och repolarisation. På EKG-kurvan motsvarar detta intervallet från början på QRS-komplexet till slutet på T-vågen. Eftersom QT-tid varierar med hjärtfrekvesen (QT-tid ökar vid långsam hjärtfrekvens och vice versa) måste den aktuella QT-tiden korrigeras för hjärtfrekvensen. Detta kallas korrigerad QT-tid och förkortas QTc (corrected).
Bedömning av QTc-tid är mycket viktigt eftersom förlängd QTc-tid ökar risken för maligna kammararytmier och plötslig hjärtdöd (långt QT syndrom – LQTS). LQTS har diskuterats tidigare. Vad beträffar barn-EKG så bör EKG-maskinens QTc-tid alltid kontrolleras med manuell beräkning, eftersom den maskinella är opålitlig (Miller et al: Diagnostic accuracy of screening electrocardiograms in long QT syndrome I. Pediatrics 108:8, 2001). Manuell mätning av QT-tid görs bäst i bröstavledningarna. Man mäter intervallet från det tidigaste QRS-utslaget (i valfri avledning) till slutet på T-vågen (i valfri avledning). Det innebär att man kan markera starten på QT-tiden i (exempelvis) avledning V2 och slutet på QT-tiden i avledning V5. Eventuell U-våg skall inte inkluderas i mätningen. Därefter skall den uppmätta QT-tiden korrigeras för hjärtfrekvensen och detta görs med Bazzets formel:
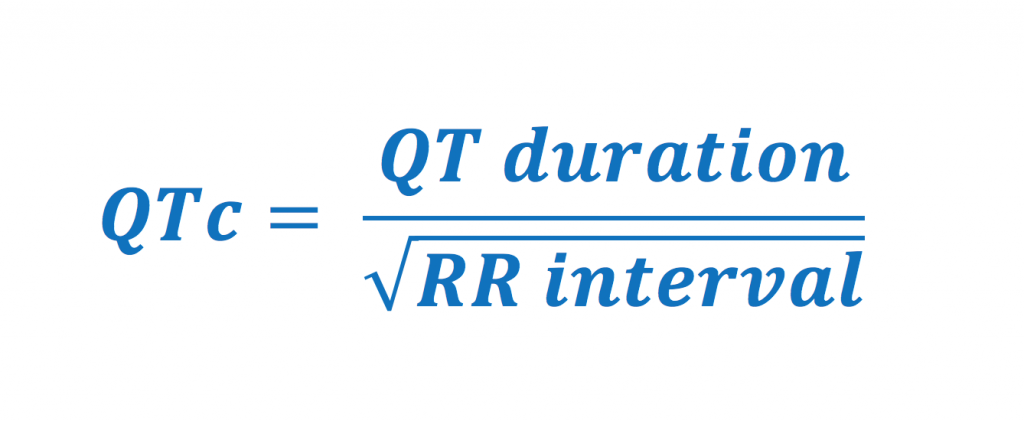
Differentialdiagnoser vid förlängd QTc-tid
- Hypokalemi
- Hypokalcemi
- Hypotermi
- Läkemedelsbiverkan, särskilt psykiatriska läkemedel
- Cerebrovaskulär insult
- Ketogen kost
- Akut viktförlust
- Kongenital (medfödd) LQTS (långt QT syndrome)
- Perikardit, myokardit, perimyokardit
Prevalensen av LQTS är 0.05% bland barn. LQTS förklarar sannolikt många fall av plötslig spädbarnsdöd (SIDS; sudden infact death syndrome). Se Schwartz et al (Eur Heart J, 2002). LQTS manifesteras med följande tecken på EKG:
- Förlängd QTc-tid – detta är kardinalfyndet
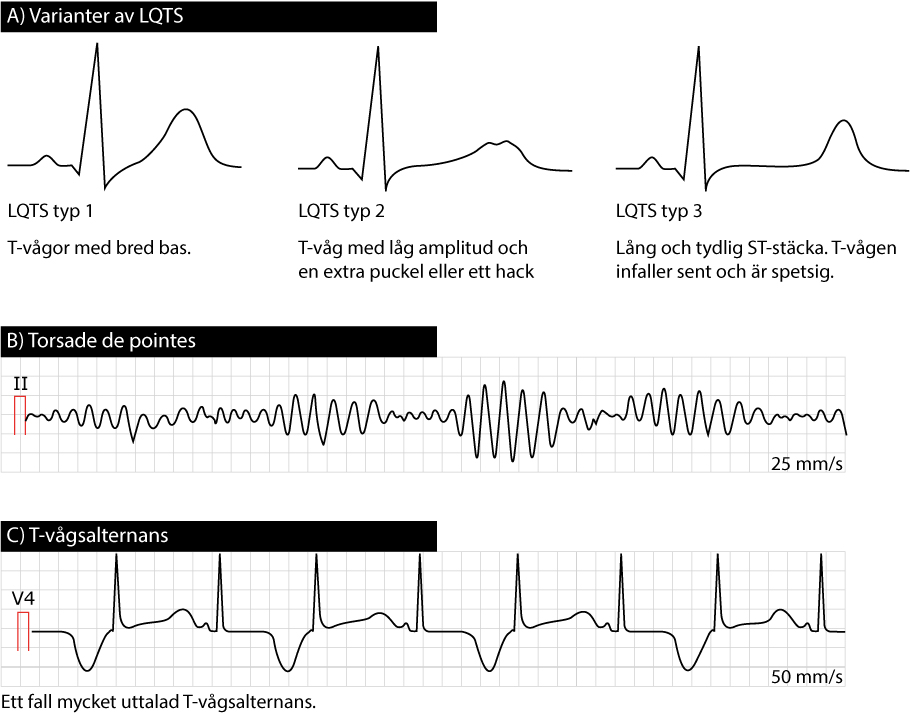
- T-vågsalternans förekommer och innebär att T-vågens amplitud varierar från slag till slag.
- T-vågsförändringar förekommer (se Figur 8).
- Bradykardi förekommer
- ST-sträckan förändras (se Figur 8).
- Ventrikeltakykardi av typen torsade de pointes (se Figur 8).
Figur 8 visar de tre vanligaste typerna av LQTS (dessa har en karaktäristisk EKG-bild).
Notera att barn med LQTS kan emellanåt uppvisa normal QTc-tid. Som regel gäller att ju längre QTc-tid desto farligare är tillståndet. Vid QTc-tid 500 ms föreligger uttalad risk för ventrikelarytmier och vid 600 ms föreligger mycket hög risk.
Dödligheten i LQTS är mycket hög om tillståndet går obehandlat. Inom 5 år är var tionde obehandlad patient avliden (Schwartz PJ et al, i Zipes DP et al: Cardiac electrophysiology: from cell to bedside, 3rd edn. Philadelphia: WB Saunders, 2000: 597–615). Den genetiska orsaken till och behandling av LQTS har diskuterats tidigare. Erinra att LQTS oftast är ärftlig men kan uppkomma som de novo mutation. Vissa mutationer har låg penetrans, varför föräldrarna kan bära på mutationen utan att uppvisa QT-förlängning. Det skall också nämnas att alla barn med förlängd QT tid på första EKG inte nödvändigtvis har LQTS. Handläggning av barn med förlängd QT-tid är omsorgsfullt beskrivet i Europeiska riktlinjer som nås här.
Differentialdiagnoser vid förkortad QTc-tid
Kort QTc-tid (Figur 9) ökar också risken för ventrikeltakykardi. Följande orsaker finns:
- Hyperkalcemi
- Digitalisbiverkan
- Kongenital kort QTc-tid (Short QT syndrome) som dock är mycket sällsynt.