Arytmogen högerkammarkardiomyopati (Arrhythmogenic Right Ventricular Cardiomyopathy, ARVC)
Synonym: Arrhythmogenic Right Ventricular Dysplasia (ARVD)
ARVC är en genetisk kardiomyopati som främst påverkar höger kammare. Vid ARVC dör myokardcellerna och ersätts successivt av fett och fibrös vävnad. Denna process börjar i epikardiet och går successivt mot endokardiet. Allteftersom myokard dör och ersätts med fett och fibrös vävnad så blir väggen tunnare och kammaren börjar dilatera. Ungefär 50% av fallen har biventrikulärt engagemang och som regel är myopatin mindre uttalad i vänster kammare. I sällsynta fall är tillståndet isolerat till vänster kammare (Corrado et al). ARVC medför kraftigt ökad risk för ventrikeltakykardi och plötsligt hjärtstillestånd. ARVC är en av de vanligaste orsakerna till plötsligt hjärtstopp bland ungdomar och idrottare (hypertrofisk kardiomyopati är den vanligaste orsaken).
ARVC orsakas av mutatoner i desmosomens gener
ARVC orsakas av mutationer i gener som kodar proteiner vilka ingår i desmosomen. Dessa proteinkomplex ingår i det större komplexet intercalated discs som sammankopplar myokardcellerna mekaniskt och elektriskt. Prevalensen för ARVC är mellan 0.02 och 0.05% i Europea (Corrado et al). De flesta mutationerna nedärvs autosomalt dominant, vilket innebär att flera personer är drabbade i varje familj.
Kliniska karaktäristika vid ARVC
Kardiomyopatin utvecklas i ung ålder vid ARVC. Vid 30 års ålder inträder dysfunktion i höger kammare. Dysfunktionen är oftast asymptomatisk. Det innebär att höger och vänster kammare kan vara morfologiskt normala på ekokardiografi (och magnetkamera) de första 30 åren, vilket gör tillståndet svårt att diagnostisera. Däremot kan ventrikeltakykardi uppkomma även under denna perioden, vilket gör att patienter med ARVC kan drabbas av synkope eller hjärtstopp när som helst i livet. Patienter med ARVC har ofta synkope eller hjärtstopp som första manifestation av sjukdomen.
ARVC och hypertrofisk kardiomyopati skall misstänkas bland ungdomar och unga vuxna som synkoperar eller får hjärtstopp i samband med fysisk aktivitet.
I de flesta fall ger sig sjukdomen till känna innan 40 års ålder. Tilltagande celldöd och utveckling av fibros och fettvävnad i myokardiet leder till högersidig hjärtsvikt.
EKG vid ARVC
- Negativa T-vågor (T-vågsinversion) i avledning V1 till V4.
- Epsilonvåg är en sen depolarisation/potential som ses mellan QRS-komplexets slut och T-vågens början i avledning V1 och V2.
- TAD (terminal activation duration), vilket definieras som intervallet mellan S-vågens nadir (lägsta punkt) och slutet på depolarisationen, är förlängd vid ARVC (>55 ms i V1-V2).
- Epsilonvåg och förlängd TAD är mycket specifikt för ARVC.
- Low voltage i extremitetsavledningar.
- Patienter med ARVC har ofta frekventa VES, vilket ökar risken för monomorf ventrikeltakykardi (VT).
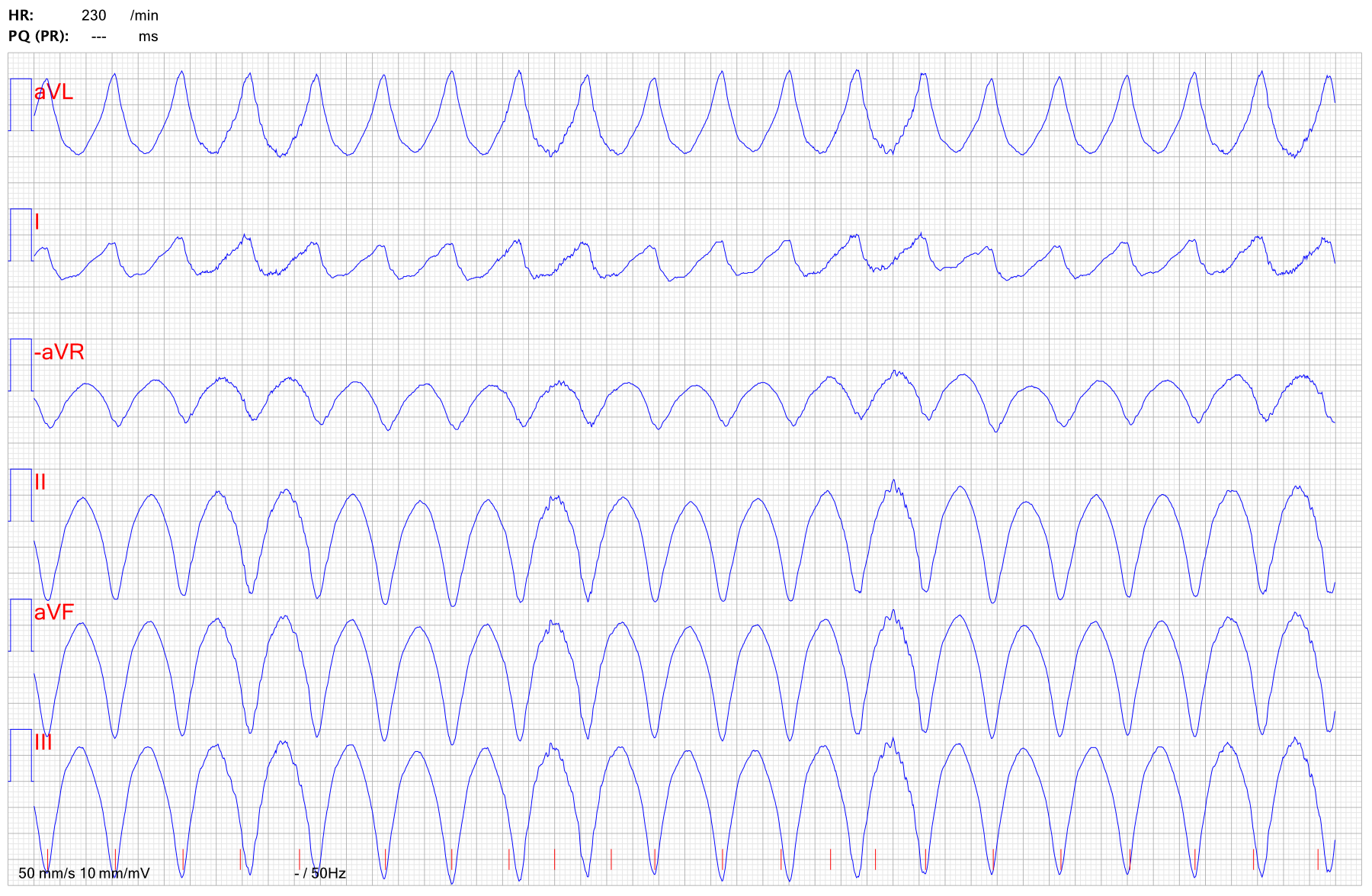
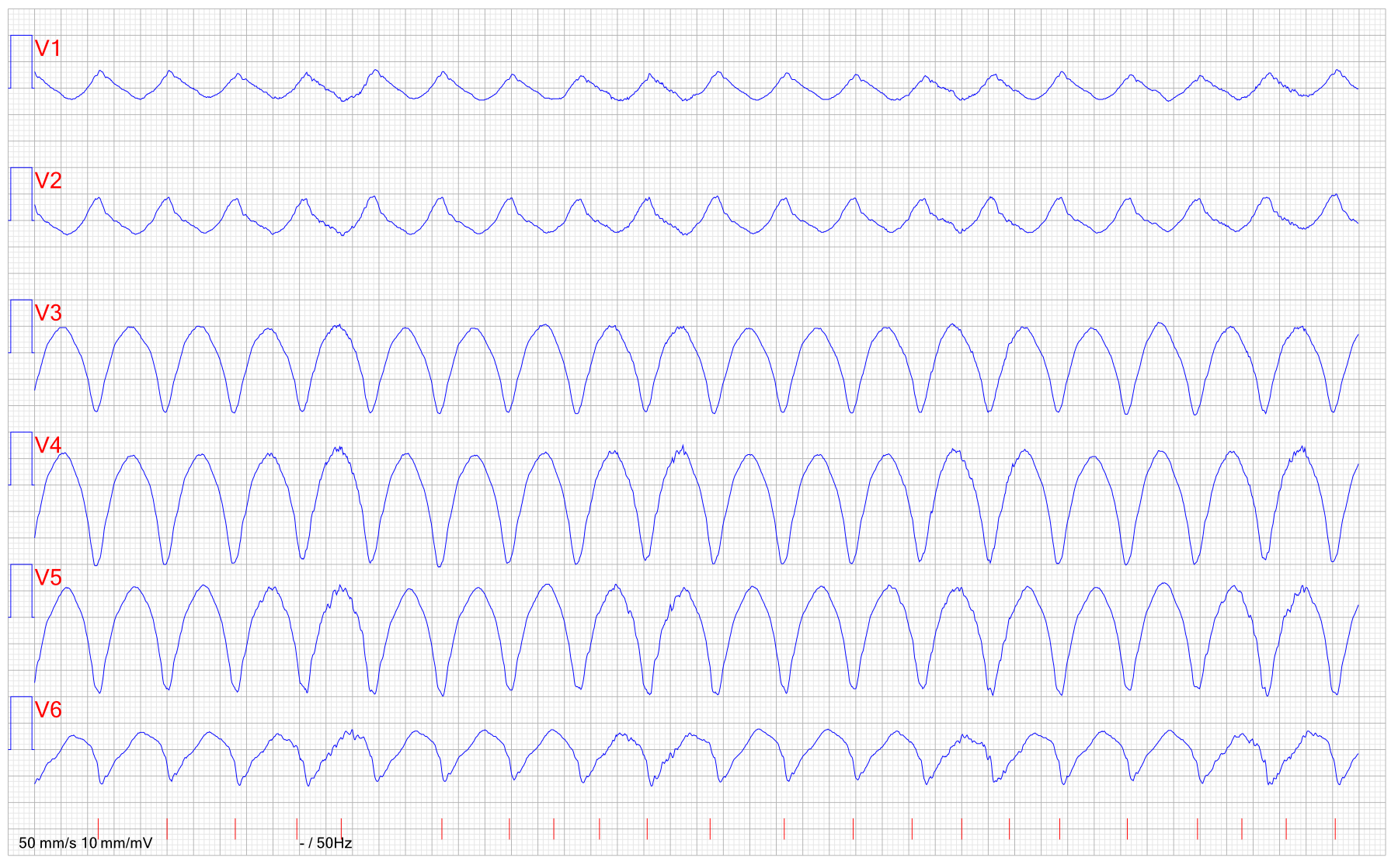
- Ventrikeltakykardi vid ARVC har LBBB-morfologi, med vänsterställd el-axel och negativa T-vågor i anteriora bröstavledningar (V1-V4).
- VES och ventrikeltakykardi kan provoceras av fysisk ansträngning (adrenerg stimulering).



Ventrikeltakykardi (VT) vid ARVC
Ekokardiografi vid ARVC
Ekokardiografi visar generell dilatation av kammaren (vänster kammare och septum är som regel besparade). Det ses även kontraktila störningar i form av hypokinesi, dyskinesi eller akinesi. Vid uttalad fibros och fettinlagring utvecklas kammaraneurysm.
Ekokardiografi är suboptimalt för visualisering av höger hjärthalva, varför magnetkamera (MR-Hjärta) är den föredragna metoden. MR-Hjärta med gadoliniumförstärkning kan klargöra graden av fibros i myokardiet.
Differentialdiagnoser till ARVC
- Idiopatisk RVOT-VT (ventrikeltakykardi som härstammar från RVOT).
- Sarkoidos.
- Kongenital hjärtsjukdom med högerkammarbelastning.
Diagnoskriterier för ARVC
Diagnosen baseras på kliniska data, EKG, genetiska analyser och MR-Hjärta. Kriterierna indelas i major och minor, enligt Tabell 1 (Marcus et al).
- Definitiv ARVC: 2 major, eller 1 major och 2 minor, eller 4 minor från olika kategorier
- Borderline ARVC: 1 major och 1 minor, eller 3 minor från olika kategorier.
- Möjlig ARVC: 1 major, eller 2 minor från olika kategorier
Tabell 1. Kriterier för ARVC
Alla kriterier återges på engelska för att undvika ändringar orsakade av översättning.
- Global or regional dysfunction and structural alteration†
- 2D echocardiography
- Major criteria: Regional RV akinesia, dyskinesia, or aneurysm and one of the following (end diastole): PLAX RVOT ≥32 mm (≥19 mm per square meter when corrected for body-surface area), PSAX RVOT ≥36 mm (≥21 mm per square meter when corrected for body-surface area), or fractional area change of ≤33%.
- Minor criteria: Regional RV akinesia or dyskinesia and one of the following (end diastole): PLAX RVOT 29 to <32 mm (16 to <19 mm per square meter when corrected for bodysurface area), PSAX RVOT 32 to <36 mm (18 to <21 mm per square meter when corrected for body-surface area), or fractional area change of 34 to 40%.
- MRI (Magnetic Resonance Imaging)
- Major criteria: Regional RV akinesia or dyskinesia or dyssynchronous RV contraction and one of the following: ratio of RV end-diastolic volume to bodysurface area ≥110 ml per square meter (male patients) or ≥100 ml per square meter (female patients), or RV ejection fraction ≤40%.
- Minor criteria: Regional RV akinesia or dyskinesia or dyssynchronous RV contraction and one of the following: ratio of RV end-diastolic volume to body-surface area 100 to <110 ml per square meter (male patients) or 90 to <100 ml per square meter (female patients), or RV ejection fraction 41 to 45%.
- Right ventricular angiography
- Major criteria: Regional RV akinesia, dyskinesia, or aneurysm.
- 2D echocardiography
- Tissue characterization
- Major criteria: <60% residual myocytes on morphometric analysis (or <50%, if estimated) and fibrous replacement of the RV free-wall myocardium, with or without fatty replacement of tissue, in at least one endomyocardial- biopsy sample.
- Minor criteria: 60 to 75% residual myocytes, on morphometric analysis (or 50 to 65%, if estimated) and fibrous replacement of the RV free-wall myocardium, with or without fatty replacement of tissue, in at least one endomyocardial-biopsy sample.
- Repolarization abnormalities
- Major criteria: Inverted T waves in right precordial leads (V1, V2, and V3) or beyond in patients older than 14 yr of age (in the absence of complete right bundle-branch block, QRS ≥120 msec).
- Minor criteria: Inverted T waves in leads V1 and V2 in patients older than 14 yr of age (in the absence of complete right bundle-branch block) or in V4, V5, or V6; inverted T waves in leads V1, V2, V3, and V4 in patients older than 14 yr of age (in the presence of complete right bundle-branch block).
- Depolarization & conduction abnormalities
- Major criteria: Epsilon wave (reproducible low-amplitude signals from end of QRS complex to onset of the T wave) in the right precordial leads (V1, V2, and V3).
- Minor criteria: Late potentials on signal-averaged ECG in at least one of three parameters in the absence of a QRS complex duration of ≥110 msec on the standard ECG; filtered QRS complex duration, ≥114 msec; duration of terminal QRS complex <40 μV (low-amplitude signal duration), ≥38 msec; root-mean-square voltage of terminal 40 msec, ≤20 μV; terminal activation duration of QRS complex, ≥55 msec, measured from the nadir of the S wave to the end of the QRS complex, including R′, in V1, V2, or V3, in the absence of complete right bundle-branch block.
- Arrhythmias
- Major criteria: Nonsustained or sustained ventricular tachycardia with a left bundlebranch block and superior axis pattern (negative or indeterminate QRS complex in leads II, III, and aVF and positive QRS complex in lead aVL).
- Minor criteria: Nonsustained or sustained ventricular tachycardia of RV outflow configuration with a left bundle-branch block and inferior axis pattern (positive QRS complex in leads II, III, and aVF and negative QRS complex in lead aVL) or unknown axis, or >500 ventricular extrasystoles per 24 hr (on Holter monitoring).
- Family history
- Major criteria: ARVC confirmed in a first-degree relative who meets current taskforce criteria, ARVC confirmed pathologically at autopsy or surgery in a first-degree relative, or identification of a pathogenic mutation categorized as associated or probably associated with ARVC in the patient under evaluation‡.
- Minor criteria: History of ARVC in a first-degree relative in whom it is not possible or practical to determine whether current task-force criteria are met, premature sudden death (at <35 yr of age) due to suspected ARVC in a first-degree relative, or ARVC confirmed pathologically or by current task-force criteria in a second-degree relative.
* The table is adapted from Marcus et al. The diagnosis of arrhythmogenic right ventricular cardiomyopathy (ARVC) is considered to be definite if the patient meets two major criteria, one major and two minor criteria, or four minor criteria from different categories; the diagnosis is considered to be borderline if the patient meets one major and one minor criteria or three minor criteria from different categories, and the diagnosis is classified as possible if the patient meets one major or two minor criteria from different categories. ECG denotes electrocardiogram, PLAX parasternal long-axis view, PSAX parasternal short-axis view, RV right ventricular, and RVOT RV outflow tract.
† Hypokinesia is not included in this or subsequent definitions of RV regional wall-motion abnormalities for the proposed modified criteria.
‡ A pathogenic mutation is a DNA alteration associated with ARVC that alters or is expected to alter the encoded protein, is unobserved or rare in a large, non-ARVC control population, and either alters or is predicted to alter the structure or function of the protein or has shown linkage to the disease phenotype in a conclusive pedigree (i.e., a pedigree providing conclusive evidence of a mendelian inheritance of the disease phenotype).
Behandling av ARVC
Behandling av ARVC syftar till att förebygga hjärtstillestånd. Det finns inget vetenskapligt underlag för användning av antiartymika. Beta-blockerare saknar antiarytmisk effekt och ges till de flesta patienter för att dämpa adrenerg stimulering i hjärtat. Vid synkope, vänsterkammardysfunktion eller andra karaktäristika som ökar risk för hjärtstillestånd skall ICD övervägas. Högerkammarsvikt behandlas som HFREF (hjärtsvikt med nedsatt ejektionsfraktion).

