Lokalisering av hjärtinfarkt och ockluderat kranskärl (culprit)
Detta kapitel diskuterar hur EKG-förändringar kan användas för att klargöra vilket kranskärl som är ockluderat samt vilken del av hjärtat som är drabbat vid en akut hjärtinfarkt. Detta är av betydelse både för behandling och prognos vid akut hjärtinfarkt (akuta koronara syndrom). Eftersom man i klinisk praxis använder de engelska förkortningarna för kranskärlen kommer även nedanstående text göra det.

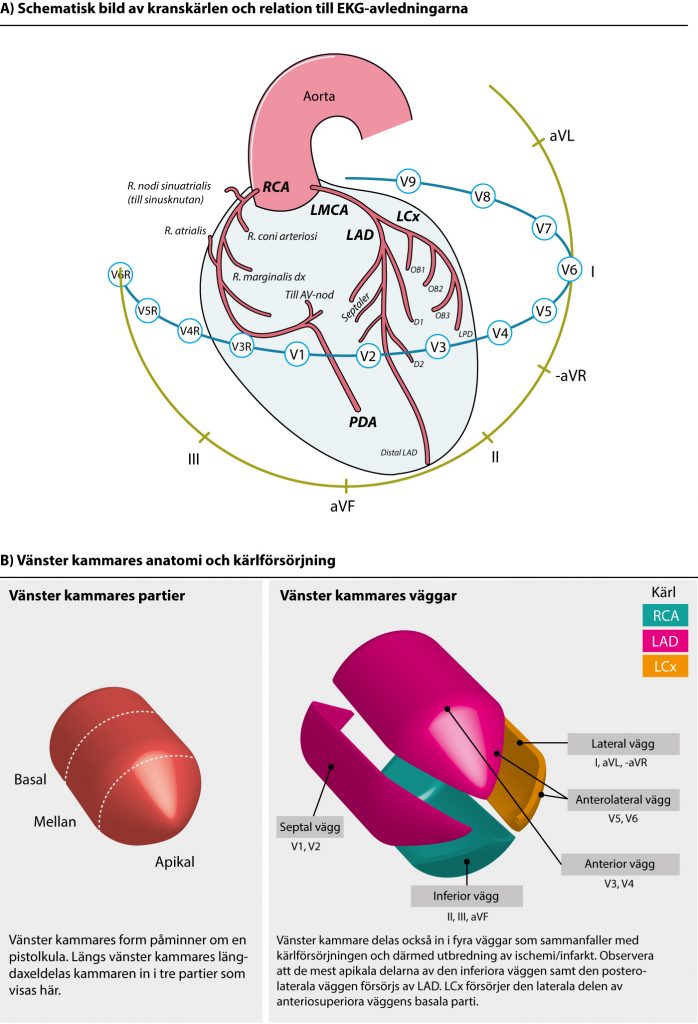
Hjärtats kranskärl
Från aorta avgår följande två kärl som försörjer hjärtat:
- Höger kranskärl (RCA – Right Coronary Artery) avgår från höger sida.
- Vänster kranskärl (LMCA – Left Main Coronary Artery) avgår från vänster sida. LMCA, som är ett kort kärl, kallas huvudstammen eftersom den delas upp i LAD (Left Anterior Descending coronary artery) och LCx (Left Circumflex coronary artery).
Nedanstående figur illustrerar kranskärlen, deras relation till EKG-avledningar samt vänster kammares väggar. Studera denna figuren noggrant.
Infarktlokalisation vid STEMI (STE-AKS) och NSTEMI (NSTE-AKS)
Vid STE-AKS (STEMI) kan man utifrån EKG sluta sig till vilken del av hjärtat, och således vilket kärl, som är ischemiskt/infarcerat. De avledningar som visar ST-höjningar avspeglar nämligen det ischemiska området. ST-höjningar i V3–V4 beror således på anterior ischemi och ST-höjningar i II, III och aVF orsakas av inferior ischemi.
Att bedöma vilket kranskärl och myokardområde som är drabbat vid NSTE-AKS (NSTEMI) är betydligt svårare. Detta beror på att ST-T-vektorn vid NSTE-AKS devierar bort från hela vänster kammare (tryck här för att läsa om detta). ST-sänkningar i V3–V4 behöver således inte orsakas av anterior ischemi. Därför brukar man säga att ST-sänkningar och T-vågsförändringar inte kan användas för att lokalisera vilket område eller kranskärl som är drabbat. Det finns dock undantag, nämligen Wellens syndrom och de Winters tecken. Vid dessa två tillstånd föreligger karaktäristiska EKG-förändringar (dock inte ST-höjningar) som alltid beror på en proximal stenos/ocklusion i LAD och ischemin/infarkten är alltid anterior (tryck här för att läsa om Wellens och de Winters tecken).
Höger kranskärl (RCA)
Höger kranskärl försörjer följande myokardområden:
- Hela höger kammare. Kärlet till höger kammare (r. marginalis dx, se Figur 90) avgår tidigt från höger kranskärl.
- Hos 90% av alla människor avger höger kranskärl grenen PDA (Posterior Descending Artery) som försörjer vänster kammares inferiora vägg (Figur 90–A).
- Sinusknutan & AV-noden hos de allra flesta individer.
- Bakre tredjedelen av septum.
- Hjärtats bakvägg (dessa kärl avgår efter kärlet till höger kammare).
Ocklusion i höger kranskärl
Om RCA avger PDA (vilket den gör hos 90% av alla människor) leder ocklusion alltid till inferior infarkt. För att infarkten även skall drabba höger kammare måste ocklusionen vara mycket proximalt belägen eftersom kärlet till höger kammare avgår tidigt från kärlet. Högerkammarinfarkt är dock relativt ovanligt. Ocklusion i höger kranskärl kan dessutom drabba hjärtats bakvägg. Notera att bakväggsinfarkt även kan orsakas av ocklusion i LCX (diskuteras nedan).
Inferior och posterior (inferobasal) infarkt – Om ocklusionen även drabbar kärlen som går till bakväggen kan infarkten drabba denna. Detta leder till ST-höjningar i avledning II, III, aVF, V7, V8 och V9 samt reciproka ST-sänkningar i V1–V3 och eventuellt i aVL och I. Ibland kan även V1–V3 visa ovanligt höga R- och höga T-vågor (dessa är reciproka ändringar till posteriora Q-vågor respektive T-vågsinverteringar).
Inferior infarkt och högerkammarinfarkt – Tyvärr är ingen av avledningarna i ett konventionellt 12-avlednings-EKG tillfredsställande för att upptäcka högerkammarinfarkt. Det är ett vanligt missförstånd att avledning V1 och V2 betraktar höger kammare men så är inte fallet; V1 och V2 betraktar i första hand septum. Ibland kan dock högerkammarinfarkt ge ST-höjningar i V1-V2 och då är höjningen är störst i V1. För att verifiera en högerkammarinfarkt måste dock högersidiga bröstavledningar (V3R och V4R, dessa visar ST-höjningar) anbringas och detta är rekommenderat eftersom infarcering av höger kammare har betydelse för prognos och behandling. Vid inferior infarkt bör man således anbringa V3R och V4R för att utröna detta. Notera att ST-höjningar pga högerkammarinfarkt har kort duration eftersom höger kammares vägg är tunn och infarceringen går därför fort.
LAD (left anterior descending artery)
LAD försörjer följande myokardområden:
- Septums främre två tredjedelar (anteroseptalt).
- Anterosuperiort.
- Apikala delen av laterala väggen.
- Inferoapikalt (LAD sträcker sig runt apex och ner på inferiora väggen)
Ocklusion i LAD
LAD-ocklusion ger anterior infarkt. EKG-förändringar och infarktutbredning beror av ocklusionens lokalisation. En proximal ocklusion drabbar ett större området och ger fler och mer uttalade EKG-förändringar jämfört med en distal ocklusion. ST-höjningar kan finnas i V1-V6 och ofta även aVL och I (aVL och I kan påverkas eftersom diagonalerna som avgår från LAD försörjer apikala delen av laterala väggen). Det finns nästan alltid reciproka ST-sänkningar i avledning III och aVF.
Proximal ocklusion i LAD – En proximal ocklusion kan orsaka en massiv infarkt som drabbar basala kammarpartier, anteriort, lateralt och septalt. Ju mer proximal ocklusion, desto fler avledningar med ST-höjningar. Vid ocklusion proximalt om första septalen och diagnoalen ses oftast ST-höjningar i V1-V4, aVL, I och ofta reciproka ST-sänkningar i II, III, aVF, -aVR och ofta V5, eventuellt V6. Nytillkommet högergrenblock är vanligt. Vid ocklusion mellan första septalen och diagonalen besparas oftast septum och därmed uteblir ST-höjningen i V1.
Distal ocklusion i LAD – Vid ocklusion distalt om första diagonalen och septalen besparas basala kammarpartier. ST-vektorn riktas mer inferiort. ST-höjning i V1, I och aVL uteblir, liksom ST-sänkningarna i II, III, aVF och -aVR. ST-höjningar kan föreligga i V2-V6.
Ocklusion i en lång LAD (”wrap around LAD”) – Om LAD är lång och även försörjer inferiort kan ST-höjningar ses inferiort. En distal ocklusion i ett sådant kärl kan orsaka endast inferiora ST-höjningar (ovanligt).
Vänster kranskärl (LCX)
LCX försörjer följande myokardområden:
- Hos ca 90% försörjer LCX endast basala och mellersta delen av den posterolaterala väggen. Denna delen av vänster kammare är – som diskuterat tidigare (se posterolateral STE-AKS) – svår att fånga med ett konventionellt 12-avlednings-EKG. Posterolateral STE-AKS brukar upptäckas genom de reciproka ST-sänkningarna som uppkommer i V1–V3.
- Hos ca 10% avgår PDA från LCX, som då försörjer den inferiora väggen.
- AV-noden hos 10–15%.
Ocklusion i LCX
Posterior (posterolateral, inferobasal) infarkt – Om LCX endast försörjer basala och mellersta posterolaterala väggen leder ocklusion till posterior infarkt. Ocklusion i LCX ger då samma EKG-förändrinar som posterior infarkt orsakad av RCA-ocklusion (erinra att även RCA kan försörja bakväggen), nämligen ST-höjningar V7–V9, reciproka ST-sänkningar V1–V3, samt eventuellt höga R- och T-vågor i V1–V3.
Inferoposterior infarkt – Om LCX även avger PDA (10% av individer) tillkommer inferior infarkt och därmed ST-höjningar i II, III och aVF och eventuellt i avledning aVL och I men det är ovanligt med ST-höjning i V5–V6.
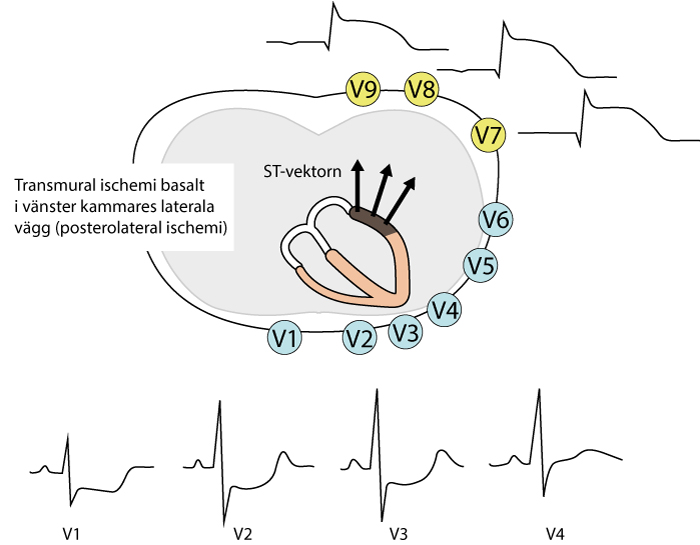
Posterior transmural ischemi ger ST-höjningar posterior (V7–V9) och ST-sänkningar i V1–V2 (eventuellt V3).
Huvudstammen (LMCA)
Eftersom vänster huvudstam delas i LAD och LCX innebär ocklusion att större delar av hjärtat infarceras. Ocklusion i huvudstamen bör misstänkas om ST-höjningar finns i flesta avledningar undantaget inferiort. Notera dock att hos 10% av befolkningen försörjer LCX även inferiort. Då visar även inferiora avledningar ST-höjningar. Mortaliteten är mycket hög.
Högerkammarinfarkt
Högerkammarinfarkt har diskuterats här.


